Что это такое?
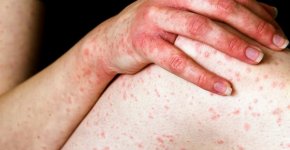
Васкулит – группа болезней, которые поражают сосуды в организме человека, как крупные, так и мелкие. Происходит иммунопатологическое воспаление вен, артерий, артериол, венол и мелких капилляров.
Это опасный и весьма неприятный недуг, который тяжело поддаётся лечению.
Причины развития
Точные причины заболевания достоверно не известны. Болезнь может внезапно возникнуть даже у здорового человека. Официальная медицина выдвигает сразу несколько основных теорий, касательно причин развития васкулита.
В 90% случаев заболевание возникает на фоне иной инфекционной или вирусной болезни. Вирусы и бактерии дают мощный толчок к развитию воспаления в сосудистой системе организма.
Наиболее опасен с точки зрения возможности развития васкулита вирусный гепатит. Именно после этой болезни воспалительные процессы в сосудах возникают наиболее часто.
Предрасполагающие факторы
Не являются основными «виновниками» развития васкулита, но могут способствовать развитию и прогрессированию патологии.
Наиболее распространённые предрасполагающие факторы:
- частые и длительные переохлаждения;
- негативное воздействие на организм различных токсических веществ;
- генетическая предрасположенность;
- ослабление защитных функций организма (сниженный иммунный статус);
- гиперактивность иммунитета (как реакция на инфицирование);
- перегрев;
- отравления;
- повреждения кожи (механические, термические и т.п.);
- аллергия на некоторые виды медикаментов;
- заболевания и воспалительные процессы щитовидной железы;
- аутоимунные заболевания;
- осложнения таких болезней, как системная красная волчанка, реактивный артрит.
Механизм развития
Развитие васкулита происходит в результате образования так называемых иммунных комплексов. Попадая в кровь и циркулируя, данные элементы откладываются на стенках сосудов и провоцируют их повреждения с последующим развитием воспаления. Воспалительный процесс, в свою очередь, усиливает проницаемость сосудов и вызывает появление основных патологических признаков васкулита.
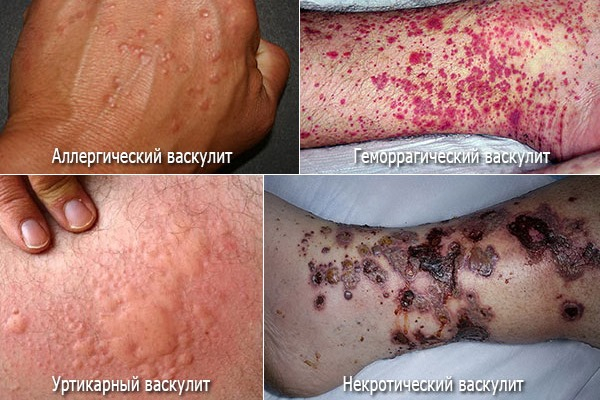
Виды, формы, классификация
Нативная реклама
Васкулиты имеют огромное количество видов, форм, подвидов и классификаций.
Некоторые формы и виды заболевания затрагивают исключительно кожные покровы. Иные – поражают жизненно-важные органы и наносят существенный вред всему организму, в крайних случаях приводя к летальному исходу.
По причинам возникновения васкулиты делятся на:
- Первичные. Являются следствием воспаления стенок самих кровеносных сосудов. Возникают самостоятельно и никак не связаны с иными патологиями.
- Вторичные. Представляют собой реакцию самих сосудов на иные болезни, протекающие в организме. Вторичные васкулиты – это воспаления, возникшие на фоне вирусных или инфекционных заболеваний, онкологии, приёма некоторых медикаментов.
Рассмотрим ниже классификацию васкулитов (CHCC-номенклатуру) в зависимости от локализации возникновения заболевания.
Васкулиты крупных сосудов. Речь идёт про следующие заболевания:
- Артериит Такаясу. Патология аутоиммунного характера, при которой стенки аорты и её ветвей затрагивает выраженный воспалительный процесс. Женщины страдают артериитом Такаясу намного чаще, чем мужчины – в соотношении 8:1.
- Гигантоклеточный артериит. Ещё одна патология аутоиммунного характера, которая также поражает аорту и её ответвления и часто протекает на фоне ревматизма. Наиболее частая причина развития данного типа васкулита – инфицирование больного вирусами герпеса или гепатита.
Васкулиты средних сосудов:
- Болезнь Кавасаки. Заболевание, которое протекает в острой лихорадочной форме и чаще всего поражает детей. В воспалительный процесс при данном виде патологии вовлекаются не только крупные, а также средние сосуды – вены и артерии.
- Узелковый периартериит. Недуг, во время которого происходит воспаление стенок мелких и средних сосудов, которое провоцирует более серьёзные заболевания и патологии – инфаркт миокарда, тромбоз и т.п. Наиболее частые «виновники» патологии – вирус гепатита, а также индивидуальная непереносимость некоторых лекарственных средств.
Васкулиты мелких сосудов. ANCA-ассоциированные васкулиты в свою очередь подразделяются на:
- Гранулематоз с полиангиитом. Тяжёлый недуг аутоиммунного характера, который имеет тенденцию к быстрому прогрессированию. Поражает капилляры, венулы, артериолы. Довольно часто вовлечёнными в патологический процесс оказываются лёгкие, органы зрения, почки.
- Микроскопический полиангиит. Патология, плохо изученная современной медициной. При воспалении мелких сосудов данного характера страдают сразу несколько жизненно-важных органов - чаще всего почки и лёгкие.
- Эозинофильный гранулематоз с полиангиитом. Недуг, возникающих при избыточном количестве в крови эозинофилов, переизбыток которых и приводит к развитию тяжёлого воспаления в мелких и средних сосудах. В большинстве случаев при данном заболевании поражаются органы дыхания и почки, а больной страдает от тяжёлой одышки, интенсивного насморка или бронхиальной астмы.
- Иммунокомплексные васкулиты мелких сосудов: иммуноглобулин-А ассоциированный васкулит, криоглобулинемический васкулит, анти-GBM-болезнь.
Кроме того, официальная медицина выделяет васкулиты, которые могут поражать одновременно крупные, средние и мелкие сосуды. Речь идёт про такие заболевания, как:
- Болезнь Бехчета. Патология заявляет о себе частым появлением язв на поверхности слизистых оболочек (во рту, в области гениталий, на слизистой желудка и т.п.).
- Синдром Когана.
В некоторых ситуациях болезнь затрагивает определённые органы (васкулит отдельных органов). При поражении одновременно 2 и 3 органов медики ставят диагноз «системный васкулит».
Симптоматика
{banner_4h2}Независимо от формы и вида, большинство васкулитов протекают со схожей симптоматикой. Наиболее характерные симптомы патологии:
- ухудшение аппетита с последующей потерей веса;
- снижение температуры тела;
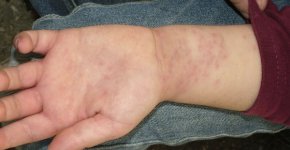
- появление на коже неэстетичных высыпаний;
- постоянно преследующая боль в суставах;
- бледность кожных покровов;
- быстрая утомляемость, слабость, недомогание;
- частые синуситы;
- регулярные обострения заболеваний сердца и сосудов;
- тошнота и рвота;
- нарушения чувствительности – от минимальной до ярко-выраженной;
- миалгии и артралгии.
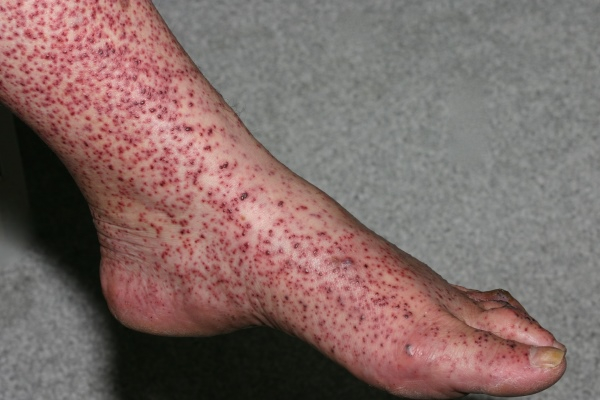
Клинические проявления недуга могут меняться в зависимости от вида васкулита и места его локализации. При этом основным симптомом патологии, в любом случае, остаётся нарушение нормального кровообращения в органах и системах организма.
У детей
Дети страдают патологией в разы чаще, чем взрослые. Частота заболевания – 25 случаев на 100 тыс. детей. Малолетние больные в подавляющем случае сталкиваются с болезнью Кавасаки, а также различными видами системных васкулитов. Более всего подвержены недугу дети в возрасте от 4 до 12 лет. Дети до 3 лет болеют васкулитом крайне редко.
У несовершеннолетних больных недуг поражает суставы, органы ЖКТ, мелкие сосуды эпидермиса, почки.
При развитии заболевания, происходит воспаление стенок сосудов с последующей их закупоркой тромбами. В результате отмечается нарушение процессов питания тканей. Адекватная и вовремя назначенная терапия даёт возможность справиться с болезнью в течение 4-6 недель у 70% детей. У 30% - патология переходит в хроническую форму и периодически заявляет о себе рецидивами.
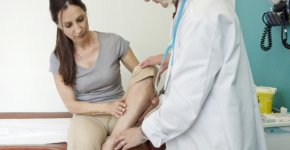
Диагностика
Для своевременного выявления опасного недуга проводится комплексное обследование. Анализы и специфические исследования, которые показаны больным с подозрением на васкулит:
- общий анализ крови и мочи (позволяют подтвердить или опровергнуть наличие воспалительного процесса в организме);
- биохимический анализ крови (при развитии васкулита определяет снижение гемоглобина, умеренный тромбоцитоз, лейкоцитоз и гематокрит);
- ангиография;
- ЭХО-кардиография;
- УЗИ сердца, почек, органов брюшной полости.
Рентгенологическое обследование лёгких позволяет оценить состояние поражённых сосудов и место локализации воспалительного процесса.
Наиболее сложно диагностируется васкулит на ранних стадиях, когда болезнь не имеет ярко-выраженных симптомов. При интенсивном развитии недуга определить его намного проще. Более явные признаки проявляются только при поражении сразу нескольких органов.
В наиболее тяжёлых случаях для диагностики заболевания проводится биопсия поражённых тканей с их последующим детальным исследованием.
Лечение
Точная и своевременная диагностика на 50% определяет эффективность лечения васкулитов любой формы и вида. Немаловажное значение имеет устранение первоначальных поражений органов и сопутствующих заболеваний.
При лечении патологии с выраженной симптоматикой необходим комплексный подход. Только комплексная терапия позволит быстро снять неприятные симптомы болезни, улучшить состояние больного и избежать тяжёлых осложнений.
Любые виды лечения васкулита должны быть согласованы с лечащим врачом и проводиться только после комплексной диагностики и постановки диагноза.

Медикаментозное лечение
Проводится с целью:
- устранения патологических реакций со стороны иммунной системы, которые лежат в основе заболевания;
- продления периодов стойкой ремиссии;
- терапии рецидивов патологии;
- предупреждения появления второстепенных недугов и осложнений.
Лечение медикаментами предусматривает назначение и приём следующих препаратов:
- Глюкокортикоиды. Особая группа препаратов из разряда гормональных, которые обладают выраженным действием: противоаллергическим, противовоспалительным, антистрессовым, иммунорегулирующим и некоторыми другими.
Приём препаратов имеет высокие показатели терапевтической эффективности и обеспечивает более длительные и стойкие периоды ремиссии. Наиболее популярные и часто используемые при васкулитах глюкокортикоиды – Гидрокортизон, Преднизолон.
- Цитостатики. Лекарственные средства, замедляющие процессы роста и деления всех клеток в организме, в том числе и опухолевых. Приём медикаментов данной серии особенно эффективен при васкулитах, сопровождающихся поражениями почек. При системных васкулитах одновременный приём глюкокортикоидов и цитостатиков обеспечивает максимально быстрое снятие симптомов патологии и улучшение состояния.
Средний курс приёма цитостатиков при васкулите – от 3 до 12 месяцев. Распространённые цитостатитики, рекомендованные к приёму при васкулитах – Доксорубицин, Метотрексат, Циклофосфамид и др.
- Моноклональные антитела. Особый вид антител, вырабатываемых иммунной системой организма. Препараты из этого разряда показаны больным, которые, ввиду тех или иных причин, не могут проходить терапию цитостатиками.
Лекарственные средства этой серии имеют свои противопоказания для применения. Основное из них – вирусный гепатит В. Наиболее популярные среди врачей для назначения моноклональные антитела – Ритуксимаб.
- Иммуносупрессанты. Препараты, которые используются в составе комплексной терапии вместе с глюкокортикоидами, и обеспечивают угнетающее воздействие на иммунную систему. Азатиоприн, Лефлуномид – наиболее популярные препараты данной серии.
- Иммуноглобулины человека. Лекарственные средства, имеющие наибольшую эффективность при тяжёлых инфекционных поражениях почек и других органов, геморрагическом альвеолите.
- Противоинфекционные средства. Используются в случае развития васкулита на фоне заболеваний и патологий инфекционной природы бактериального происхождения.
Вирусные поражения лечатся противовирусными медикаментами – Интерферон, Ламивудин. Вирусные гепатиты лечатся средствами по типу вируса гепатита.
- Противоинтаксикационная терапия. Главная цель её проведения – вывод из организма токсинов. Для связывания используются популярные препараты-абсорбенты – Атоксил, Энтеросгель.
- НПВС. Применяются в случае тромбофлебита при узловых формах васкулита, стойких воспалительных процессах, обширных некротических очагах. Ибупрофен, Индометацин, Ацетилсалициловая кислота – наиболее востребованные и часто назначаемые нестероидные противовоспалительные лекарственные препараты с высокими показателями эффективности.
- Антикоагулянты. Показаны для приёма больным, имеющим склонность к тромбозу. Препараты данной категории предупреждают появление тромбов в кровеносных сосудах, улучшают процессы кровообращения, нормализуя ток крови в кровяном русле. Эффективные при васкулитах коагулянты – Гепарин и Варфарин.
- Антигистамины. Противоаллергические средства назначаются при появлении аллергических реакций – пищевой или медикаментозной аллергии. Тавегил, Кларитин, Диазолин – относительно недорогие, но достаточно эффективные антигистаминные лекарственные препараты.
По определённым показаниям при васкулите могут использоваться ингибиторы АПФ и вазодилататоры.
Довольно часто при васкулитах с поражением кожных покровов используются средства местного действия – кремы, мази, гели с противовоспалительным и обезболивающим эффектом. Они наносятся непосредственно на поражённые участки кожи. Основная цель их применения – уменьшить выраженность воспалительного процесса, а также снять интенсивные боли.
У больных с участками некроза на коже, а также язвами, показаны регулярные перевязки с применением антисептических препаратов местного действия, а также мазей, ускоряющих процессы эпителизации.
Немедикаментозная терапия
Включает в себя современные методы экстракорпоральной гемокоррекции – специальных процедур по очистке крови от веществ, вызывающих возникновение и развитие васкулитов.
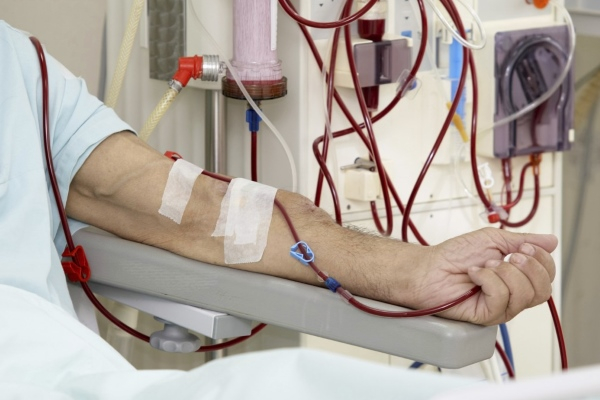
Основные виды немедикаментозного лечения:
- Гемокоррекция. Предусматривает очистку крови больного с помощью специального сорбента. Венозным катетером проводится отбор крови. После - кровь пропускается через специальный аппарат, который вводит в неё абсорбирующий компонент. Затем кровь вновь возвращается в кровяное русло. При этом сорбент делает своё дело – очищает кровь и её компоненты, улучшает кровообращение и питание тканей.
- Иммуносорбция. Процедура, во время которой кровь больного пропускается через аппарат, заполненный иммуносорбентом. Именно это вещество связывает антитела, вырабатываемые иммунной системой, которые провоцируют повреждение сосудов.
- Плазмаферез. Особый метод очистки плазмы крови с помощью специальной центрифуги. Проведение процедуры благоприятно сказывается на состоянии сосудов, уменьшает выраженность воспаления, а также предупреждает риск развития почечной недостаточности, в целом улучшает работоспособность почек.
Диета
Главный принцип диеты при васкулите – исключить из рациона продукты, которые могут вызывать или усиливать проявления аллергии. С этой целью из рациона больного исключаются следующие продукты:
- молоко и яйца;
- морепродукты;
- клубника и земляника;
- манго, бананы, цитрусовые;
- некоторые овощи – болгарский перец, морковь, помидоры;
- консервы;
- шоколад;
- сдобная выпечка;
- продукты, на которые у больного имеется индивидуальная непереносимость.
Если васкулит сопровождается поражениями почек, врач может порекомендовать диету №7. Больным с тяжёлыми нарушениями в работе органов ЖКТ показан стол №4.
Профилактические мероприятия
Необходимы не только для предупреждения возникновения патологии, а также для ускорения процесса выздоровления, снижения риска развития осложнений, а также продления периодов стойкой ремиссии.
Основные профилактические мероприятия:
- минимизация стрессов;
- рациональное и правильное питание с исключением из рациона вредных продуктов;
- поддержание массы тела в пределах нормы;
- отказ от любого самолечения - приёма медикаментов без назначения врача;
- своевременное лечение возникших заболеваний во избежание перехода недугов в хроническую форму;
- ведение активного образа жизни;
- отказ от вредных привычек – алкоголя, курения и т.п.;
- употребление в пищу большого количества продуктов, богатых витаминами, минералами, микро- и макроэлементами.
У детей лечение васкулитов проводится по той же схеме и теми же препаратами, что и у взрослых. После выздоровления или достижения стойкой ремиссии ребёнок ставится на диспансерный учёт к врачу-ревматологу и в последующем проходит плановые осмотры у специалиста не менее 3-6 раз в год.

Возможные осложнения
При несвоевременном лечении васкулит может вызывать тяжёлые осложнения:
- частичную или полную потерю зрения;
- инсульт или инфаркт;
- некроз почек;
- ишемическую болезнь сердца.
Прогноз
Васкулит – болезнь, которая в 95% случаев не проходит сама по себе. Чаще всего при обнаружении проблем с сосудами больной помещается в стационар. Лечение при любых формах васкулита довольно длительное – от 1 до 2 месяцев.
При игнорировании заболевания высока вероятность тяжёлых поражений внутренних органов и летального исхода.
Ещё 10-15 лет тому назад показатели смертности при васкулите были довольно высокими. В последние годы количество смертей среди больных с данной патологией заметно сократилось.
Даже при обращении при васкулите на поздних стадиях болезнь излечима, а нарушения функций внутренних органов, как правило, восстановимы.
В целом, васкулит относится к категории опасных патологий, которые нуждаются в комплексной диагностике и индивидуально подобранном лечении. Постановка правильного диагноза и адекватная терапия довольно быстро блокируют патологию, обеспечивают излечение – полное или временное, снижают вероятность тяжёлых осложнений и смерти.
Ещё по теме
Перейти в рубрику: Васкулит