Что это за болезнь?
Если обратиться к Международной классификации болезней 10-го пересмотра (МКБ-10), васкулит имеет код L95. Это гетерогенная группа болезней, которую объединяет наличие воспалительного процесса в сосудистых стенках и подкожной клетчатке. Они могут возникать как самостоятельные заболевания, так и являться признаком другого. Что касается уртикарной формы патологии, то это дерматологическое заболевание, которое является разновидностью аллергического дерматоза.
Недуг протекает с воспалением стенок кровеносных капилляров и мелких сосудов, но при игнорировании лечения может перейти не только на более крупные сосуды, но и на внутренние органы. Кроме уртикарии (крапивницы), патология может вызвать:
- пурпуры (на коже возникают небольшие капиллярные излияния крови);
- ливедо (синяки);
- узелки;
- язву;
- гангрену;
- геморрагическую сыпь и т. д.
В запущенных случаях болезнь представляет опасность для жизни человека, поскольку может привести к нарушению сердечно-сосудистой системы, а это, в свою очередь, может закончиться инсультом.
Данному заболеванию подвержена в основном женская половина человечества старше 50 лет, но иногда встречается у детей и мужчин.
Васкулит у детей протекает тяжело и с серьёзными осложнениями. Точная распространённость заболевания в России и в мире неизвестна. Смертность от него низкая, но только при отсутствии лёгочных, дыхательных и сердечных осложнений.
Причины
В большинстве случаев причину патологии определить невозможно, но учёные выделяют основные факторы, которые могут привести к её развитию. К ним относится:
- аллергическая реакция на пищевые продукты или любые другие вещества;
- инфекционные болезни, которые также могут протекать в хронической форме;
- приём лекарственных средств.
Данные факторы негативно влияют на структуру стенок сосудов, сначала повышая их проницаемость, а потом приводя к их разрушению.
Общая симптоматика
Нативная реклама
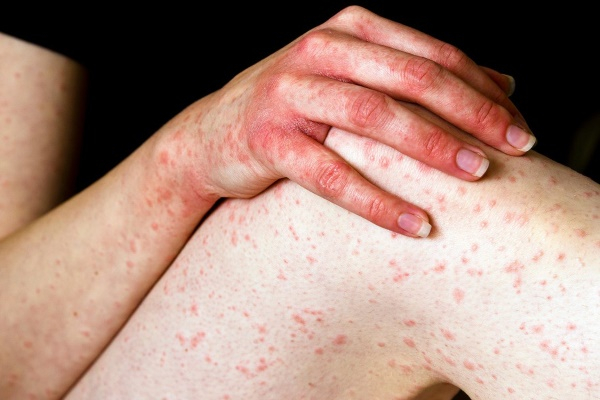
Коварность болезни заключается в том, что по симптоматике она схожа с обыкновенной крапивницей, и человек часто просто игнорирует её или занимается самолечением. Так, основной симптом уртикарного васкулита – это появление волдырей или папул разнообразной формы и размера.
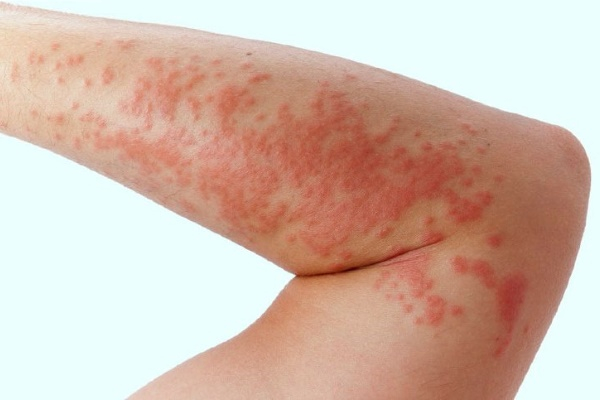
Они имеют такие характеристики:
- локализуются в разных зонах, чаще в местах сдавливания участков кожи;
- вызывают жжение, болевой синдром и реже зуд;
- держатся до 4 дней, а затем лопаются;
- оставляют после себя геморрагическую сыпь (невоспалительные высыпания по типу пятна, которые располагаются на уровне эпидермиса или в сосочковом слое дермы).
Чтобы отличить высыпания при васкулите от сыпи при прочих недугах, стоит учесть их особенности:
- на ощупь плотные, могут сопровождаться повышением температуры или кровяного давления (при крапивнице сыпь имеет среднюю плотность и вызывает сильный зуд);
- держатся на коже до 3-5 суток (при обычной крапивнице сыпь проходит в течение 24 часов, если больной перестал контактировать с аллергическим веществом);
- после исчезновения оставляют на коже кровоизлияния или пигментацию (при крапивнице волдыри не оставляют на коже каких-либо следов).
К тому же стоит учесть, что крапивница вызывает отёк Квинке, кашель, удушье и насморк аллергического характера, а васкулит оказывает негативное воздействие на работу внутренних органов и суставов.
Помимо характерных высыпаний, к системным признакам недуга относят:
- появление лихорадки;
- недомогания;
- скачки кровяного давления;
- мышечную боль (миалгию).
Специалисты рассматривают уртикарный васкулит как разновидность красной волчанки — хронического аутоиммунного заболевания, поэтому в качестве его редкого синдрома также отмечают образование организмом антител, которые воспринимают собственные клетки как чужеродные и атакуют их.
Классификация патологии
{banner_4h2}Чтобы точнее диагностировать недуг, специалисты классифицируют его по нескольким параметрам. Каждый из них рассмотрим отдельно.
По происхождению
Болезнь бывает двух видов:
1. Первичным. Главным фактором его появления является аллергия на продукты питания или различные вещества. Проявляется ярко выраженной сыпью, но распространяется она только на коже. Первичная форма хорошо поддаётся лечению и есть все шансы на полное выздоровление человека, но при условии, что он своевременно обратился за помощью к дерматологу, а тот, в свою очередь, правильно подобрал курс лечения.

2. Вторичным. Характеризуется более тяжёлым течением, поскольку чаще провоцируется следующими факторами:
- инфекциями вирусного и бактериального происхождения, к которым относится гепатит (группы B и C), боррелиоз или болезнь Лайма, мононуклеоз;
- хроническими аутоиммунными заболеваниями;
- злокачественными новообразованиями;
- приёмом противовоспалительных лекарственных средств;
- различными видами крапивницы.
Вторичная форма чаще носит хронический характер и является симптомом более серьёзного заболевания, поэтому в этом случае сначала лечат основное заболевание. При правильно подобранной терапии у больного наблюдается продолжительная ремиссия, которая может длиться до нескольких лет.
По степени активности
По данному параметру болезнь также бывает двух типов:
- Первой степени. Наблюдается в том случае, если высыпания заняли небольшую площадь кожных покровов, а также нет общей симптоматики, то есть не наблюдается повышение температуры тела или давления, а также отсутствуют головные боли. При первой степени болезнь не оказывает негативного влияния на внутренние органы и не провоцирует какие-либо отклонения.
- Второй степени. Когда поражается большой участок или сыпь локализуется сразу в нескольких местах, нарушается работа органов, имеются общие симптомы, диагностируется вторая степень активности.
Осложнения
Уртикарный васкулит может вызвать ряд серьёзных осложнений. Прежде всего, игнорирование его лечения приводят к воспалению внутренних органов и систем:
- лимфоузлов (они увеличиваются);
- пищеварительного тракта (наблюдаются нарушения деятельности кишечника, тошнота, диарея и спазмы);
- глаз (развивается конъюнктивит, эписклерит, то есть воспаление наружного слоя глазной склеры);
- центральной нервной системы (отмечаются головные боли, скачки внутричерепного давления);
- крупных суставов (в анамнезе значатся артрит, артралгия);
- сердца (как результат развивается инфаркт, аритмия, клапанная болезнь сердца, сердечная недостаточность).
При неправильном лечении или его отсутствии болезнь переходит в хроническую форму.
Диагностика
Если на коже появилась сыпь, обязательно надо посетить врача-дерматолога, который назначит ряд исследований для постановки диагноза. В целом диагностирование включает:
- Визуальный осмотр высыпаний. Опытный специалист при осмотре может уже предположить, что пациент болен уртикарным васкулитом. Для него характерны пурпурные пятна, которые при надавливании бледнеют.
- Диаскопию. Метод предполагает надавливание на волдыри предметным стеклом, чтобы установить их истинный цвет высыпаний. При уртикарном васкулите волдыри бледнеют, а геморрагическая сыпь не меняет своей окраски.
- Анализ крови. Для подтверждения или опровержения диагноза сдаётся общий анализ крови, который позволяет выявить повышенную скорость оседания эритроцитов (СОЭ). Это прямо указывает на то, что в организме есть какой-то воспалительный процесс. При необходимости может потребоваться сдать венозную кровь для проверки концентрации антител. Именно они отвечают за воспаления аутоиммунного происхождения.
- Анализ мочи. Сдаётся для выявления сбоев функций почек. Если в моче имеются следы крови и белок, значит, болезнь поразила почки.
- Биопсия кожи. Это самый информационный анализ, при котором у больного берут соскоб кожной ткани из поражённого участка и отправляют его на анализ. Васкулит диагностируется, если в тканях обнаружены «обломки» лейкоцитов, выявлены изменения структуры эпидермиса и следы разрушения клеток. К тому же этот метод помогает установить наличие или отсутствие некроза в поражённых участках и отёчности стенок сосудов.
При подтверждении диагноза больного отправляют на обследование, чтобы проверить возможные нарушения работы внутренних органов.
Если же васкулит протекает на фоне основного заболевание, то назначают дополнительные исследования для установления его первопричины. Пока она не будет найдена, полностью этот дерматоз вылечить нельзя.
Методы лечения
Курс лечения во многом зависит от причин появления болезни и степени её тяжести. В любом случае, при данной патологии не проводится хирургическое вмешательство, поэтому основной способ лечения – это медикаментозная терапия. Когда же болезнь имеет первичную форму и диагностирована на ранней стадии, достаточно провести плазмаферез – процедуру очищения крови от аллергена. В рамках комплексной терапии можно применить и некоторые народные средства.
Терапия лекарственными средствами
Для лечения недуга применяют:
- Антигистаминные препараты. Поскольку одной из причин болезни является аллергия, больному назначают антигистаминные средства, так как они подавляют аллергическую реакцию и избавляют от сильного зуда. Популярными противоаллергическими препаратами являются Супрастин и Зодак. Могут применяться как таблетки, так и внутримышечные инъекции.
- Противовоспалительные средства. Необходимы для снятия воспаления и уменьшения болевого синдрома. Обычно используют для этой цели нестероидные противовоспалительные препараты — средства, помогающие снять воспаление, понизить температуру и обезболить, то есть их действие направлено на симптоматическое лечение – на устранение отдельных признаков.
- Глюкокортикоиды. Если приём противовоспалительных средств не даёт желаемых результатов, лечение может быть продолжено глюкокортикоидами — синтетическими гормональными средствами, являющимися аналогами гормонов, которые синтезируются корой надпочечников. При лёгком течении болезни обычно назначают Колхицин и Дапсон, а при тяжёлом – Азатиоприн, Преднизолон, Циклоспорин, Метотрексат или Микофенолата мофетил.
- Ангиопротекторы. Эта группа лекарств, которые защищают стенки сосудов от повреждений и оказывают положительное воздействие на их состояние. Они уменьшают их проницаемость и нормализуют микроциркуляцию. Подбирает препарат и его дозировку только специалист.
- Кровоостанавливающие средства. Их прописывают, когда происходят подкожные кровоизлияния из повреждённых сосудов.
- Поливитамины. Помогают усилить защитные свойства организма.
- Местные препараты. Для лечения высыпаний применяют мази, в том числе Троксевазин и Левозин.
- Противовирусные препараты. Если васкулит является симптомом инфекционного заболевания, то требуется комплексное лечение с приёмом противовирусных средств.
В случае сбоев функций сердца в терапию включают препараты, которые поддерживают его работу. К тому же для улучшения функционирования сосудистой системы прописывают аскорбиновую кислоту (витамин C), а также отвар из плодов шиповника или рябины.

Народные методы
Средства народной медицины помогают избавиться от неприятных симптомов, уменьшают воспалительный процесс и повышают иммунные силы организма. Они готовятся на основе различных лекарственных трав, но перед их применением обязательно стоит проконсультироваться с врачом, чтобы не усугубить аллергическую реакцию.
Подробней о том, как лечат васкулит с помощью народной медицины, можно узнать из этой статьи.
Мазь
Для её приготовления потребуются сухие или свежие почки берёзы, жир нутрии или сурка. Свежесобранные почки растирают до кашеобразной массы, а сухие перетирают до порошкообразного состояния.
Средство готовят в таком порядке:
- Подготовленные почки берёзы перекладывают в жаропрочную керамическую ёмкость и смешивают с 500 г жира.
- Посуду с содержимым ставят в духовой шкаф, нагретый до 140°C, и томят в течение 3 часов.
- Ёмкость вынимают и оставляют при комнатной температуре.
- Выполняют процедуру томления каждый день на протяжении недели.
- Готовое снадобье перекладывают в простерилизованную банку и используют по назначению.
Мазь наносят тонким слоем на высыпания 2 раза в день. Хранят её в холодильнике.
Настой
Готовится на основе смеси из различных лекарственных трав:
- подорожника, тысячелистника, крапивы, зверобоя;
- цветков бузины, плодов софоры, спорыша, тысячелистника, листьев крапивы;
- листьев брусники, фиалки трёхцветной, череды.
Сухие компоненты выбранного сбора берут в равных частях и смешивают, а после 1 ст. л. смеси заваривают 1 стаканом кипящей воды. Дают настою остыть до комнатной температуры, процеживают и употребляют 3 раза в день по 100 мл.
Лимонная микстура
Она содержит витамин C, который улучшает общее состояние сосудов, поэтому помогает ускорить лечение при васкулите.

Микстуру готовят следующим образом:
- Два хорошо вымытых и высушенных лимона с помощью блендера измельчают вместе с кожурой до кашеобразного состояния.
- В кашицу добавляют 0,5 кг сахара и вливают 500 мл водки.
- Все компоненты тщательно перемешивают и добавляют 1 ст. л. сухих бутонов гвоздики.
- Смесь перекладывают в трёхлитровую банку, вливают 1 л кипячёной холодной воды.
- Перекладывают банку в тёмное место на 15 дней, причём содержимое взбалтывают каждый день.
- Микстуру процеживают и хранят в холодильнике.
Состав употребляют по 50 мл 3 раза в день во время еды.
В рамках лечения кожной патологии также рекомендована диетотерапия, в которой присутствуют продукты, богатые питательными веществами, но не содержащие в себе аллергены.
Профилактика
Чтобы избежать развития вторичного вида уртикарного васкулита, стоит придерживаться простых мер профилактики:
- Укрепить иммунитет. Для этого требуется избегать стрессовых ситуаций, выполнять физические упражнения, много гулять на свежем воздухе, правильно и сбалансировано питаться, отказаться от вредных привычек.
- Своевременно лечить инфекционные заболевания.
Первые признаки уртикарного васкулита очень схожи с обычной крапивницей, поэтому зачастую они игнорируются, что только приводит к осложнениям, особенно на фоне самолечения. Так, чтобы предупредить прогрессирование болезни и избавиться от неприятных симптомов, при первых же высыпаниях стоит обратиться к дерматологу. Он точно установит форму и стадию болезни, а также назначит грамотное лечение, пользуясь результатами проведённых анализов и исследований.