Причины развития
Учёными до сих пор точно не установлены причины, которые приводят к развитию васкулитов. Согласно наиболее популярной гипотезе, патология связана с ослаблением иммунитета: организм при наличии сил борется и побеждает воспаление, а если же его защитные свойства ослаблены, то он становится открытым перед различными заболеваниями, в том числе и теми, которые предполагают воспаление сосудов. Наиболее неблагоприятное воздействие могут оказать стафилококки и вирус гепатита.
К тому же эксперты выделяют ряд факторов, которые могут стать спусковым крючком, запускающим развитие васкулита на ногах. К ним относится:
- тяжёлое течение ОРВИ с последующими осложнениями;
- длительный приём некоторых лекарственных препаратов (антибиотиков, анальгетиков, сульфаниламидов, пенициллинов);
- наследственная предрасположенность;
- продолжительные стрессы;
- сильное переохлаждение или длительное воздействие низких температур;
- хронические болезни (тонзиллиты, гаймориты, аднекситы);
- болезни, которые сопровождаются нарушением циркуляции крови;
- травмы ног;
- воспаление щитовидной железы;
- кожные синдромы в виде системной красной волчанки, опухоли, аллергии;
- реактивные артриты, ревматизм;
- патологии внутренних органов.
Васкулиты имеют аутоиммунную природу: организм воспринимает клетки собственных сосудов как чужие и атакует их, усугубляя протекание воспалительные процессов. В подобном случае лечение также предполагает применение специальных иммунодепрессантов.
Симптомы
Точная клиническая картина зависит от формы васкулитов, но в большинстве случаев подобное воспаление ног напоминает красную волчанку. Так, в начале заболевания нижние конечности покрываются большими яркими точками, но в отличие от прочих поражений кожного покрова, при васкулите воспаления появляются симметрично, то есть располагаются на двух ногах схожим образом.
Если игнорировать лечение заболевания, то возникают и прогрессируют следующие проявления:
- небольшие кровоизлияния под слоем эпидермиса, которые превращаются в геморрагические пятна и могут вызвать язвенную болезнь;
- суставные боли или боли в мышцах;
- зуд и жжение в области поражённого участка;
- высокая температура тела;
- общая слабость.
Внешние симптомы проявляются ярче, нежели внутренние, и по ним можно диагностировать заболевание.
В некоторых случаях в стенках сосудов откладываются иммунные комплексы, поэтому ангиит ног может проявляться не только изменением кожных покровов, но также появлением опухолей, ревматизма или системной красной волчанки.
Симптомы патологии значительно обостряются при наличии сахарного диабета или гипертонический болезни. К тому же на фоне данных заболеваний могут развиваться различные осложнения васкулита.
Классификация болезни
Нативная реклама
По причине развития, васкулит бывает как первичным (развивается самостоятельно в качестве отдельного заболевания), так и вторичным (является сопутствующим осложнением различных патологий). Болезнь также классифицируется по видам поражённых сосудов. Так, по данному параметру васкулит бывает крупных, средних и мелких сосудов.
Что касается наиболее распространённой классификации, то это разделение васкулита на две формы – геморрагическую и узловатую. Каждую из них стоит рассмотреть отдельно.
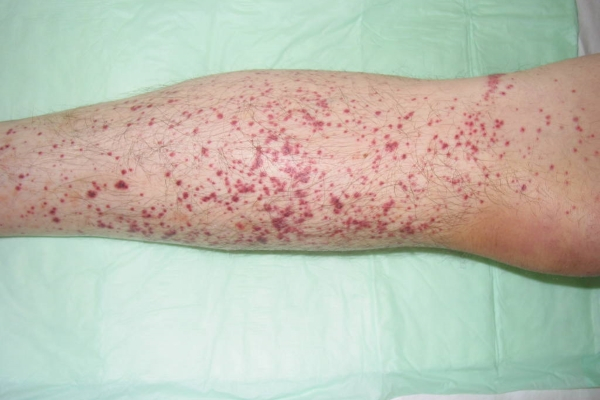
Геморрагический васкулит
Чаще всего можно обнаружить васкулит у детей, но он также диагностируется и в 25-30 лет. Такой ангиит относится к иммунокомплексным заболеваниям, то есть развивается в результате замедленной реакции организма на инфекцию. Например, если организм поражён скарлатиной, но он вырабатывает токсины, которые и провоцируют выработку антител.
Геморрагическая форма проявляется в виде пурпур на ногах, которые представляют собой высыпания розового или красного цвета. Постепенно они перетекают в мономорфные воспалённые участки и провоцируют развитие уртикарных высыпаний. При этом наблюдается резкий отёк подкожно-жировой клетчатки или дермы.
Подобные высыпания вызывают сильный зуд и часто локализуются в области разгибательной части ног. Они могут сначала превратиться в папулы, а после – в везикулы. Когда они высыхают до состояния корочек, то оставляют после себя чёткую пигментацию.
Помимо наружных проявлений, геморрагический васкулит может сопровождаться прочими симптомами:
- суставными болями;
- отклонениями в работе органов желудочно-кишечного тракта;
- гломерулонефритом (заболеванием почек, характеризующимся поражением гломерул – клубочков почек).
Подобная патология может протекать в острой или хронической форме, причём предполагает периоды обострения и ремиссии.
Узелковый периартериит (узловатая эритема)
Представляет собой глубокую форму васкулита, которая имеет аллергический характер, то есть развивается в результате аллергический реакции организма на применение лекарственных препаратов. Например, глубокий аллергический ангиит могут спровоцировать антибиотики, которые принимаются в рамках терапии инфекционной болезни той или ной этиологии.
Узелковый периартериит зачастую локализуется на голенях и проявляется следующими симптомами:
- плотными узелковыми образованиями, которые выскакивают симметрично в количестве от 2 до 9-10 штук и размером от горошины до перепелиного яйца (как правило, узелки на ощупь подвижны и вызывают болезненные ощущения, а при игнорировании лечения со временем могут кровоточить и трансформироваться в хронические язвы);
- отёчностью и потемнением цвета кожи вокруг узелковых образований;
- аневризмом на некротических участках (мелкие сосуды отмирают из-за непереносимости организмом вакцины или лекарственных средств).
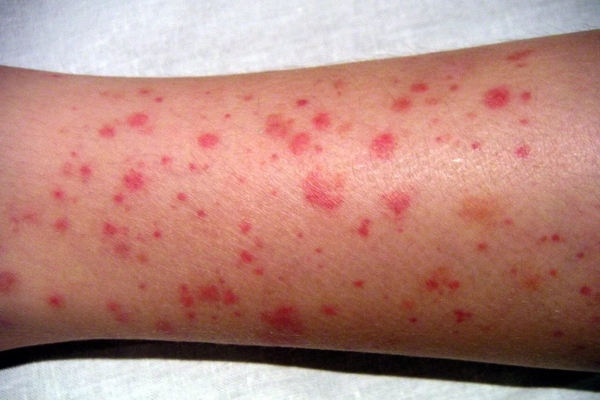
При грамотном лечении в течение 5-7 дней узелки перестанут трансформировать в язвы, уменьшатся в размерах и уплотнятся, а также ослабнет их болезненность. Полное излечение может потребовать 3-4 недели.
Диагностика
{banner_4h2}Если имеются подозрения на васкулит, требуется обратиться к ревматологу. Для постановки точного диагноза он назначит:
- анализ мочи, который должен выявить наличие протеина, эритроцитов и лейкоцитов;
- полный анализ крови, который должен выявить лейкоцитоз, тромбоцитоз, пониженный уровень гемоглобина, гематокрита.
В некоторых случаях также назначаются дополнительные исследования:
- коагулограмму (комплексный анализ показателей свертываемости крови);
- ангиографию (исследование, помогающее определить поражение в сосудах);
- биопсию (процедура забора микроскопических кусков поражённой ткани с сосудами для их дальнейшего исследования).
По результатам всех диагностических мероприятий врач определяет точный тип патологии и выписывает необходимое лечение.
Методы лечения
Чтобы не только избавиться от симптомов заболевания в виде высыпаний, покраснения кожи и мышечной боли, но и полностью излечиться от ангиита, требуется комплексная терапия. Особенно она важна для больных сахарным диабетом или гипертонией, поскольку именно они чаще страдают от осложнений васкулита на ногах.
Медикаментозная терапия
В её рамках врач может назначить приём следующих препаратов:
- Нестероидных противовоспалительных средств. Они сокращают воспаления. Популярные представители данной группы – Напроксен, Индометацин, Ибупрофен, Ортофен. Данные препараты противопоказаны при язве желудка или 12-перстной кишки, острых заболеваниях печени или почек, беременности.
- Глюкокортикостероидов. Препараты данной группы угнетают агрессию иммунной системы. К ним относятся Преднизолон и Преднизон. Подобные средства противопоказаны при гипертонии, сахарном диабете, болезни Иценко-Кушинга, беременности, психозе, нефрите, язвах, туберкулёзе.
- Цитостатиков. Приостанавливают процесс деления клеток. В данную группу входят Циклофосфамид и Азатиоприн, но их приём противопоказан при анемии, тяжёлых патологиях внутренних органов.
- Ангиопротекторов или антикоагулянтов. Сокращают возможность образования тромбов и восстанавливают кровоток. Следует отметить, что при повышенной кровоточивости сосудов часто образуются тромбы, что может привести к осложнениям васкулита. В целях их предупреждения назначаются Продектин, Аспирин, Гепарин.
- Противоаллергических препаратов. Назначаются при узловатой эритеме. Популярный препарат данной группы – Супрастин, однако он противопоказан при приступах бронхиальной астмы, беременности, кормлении грудью.
- Препаратов, содержащих кальций и витамин C. Помогают уменьшить ломкость сосудов.

В рамках местной терапии врач может назначить мази:
- Солкосерил – ускоряет процесс регенерации кожных покровов;
- Ируксол – очищает язвы на ногах, в участках повреждённых сосудов.
Чтобы снять сопутствующие симптомы, ревматолог может выписать дополнительные средства. Например, в случае повышенного артериального давления назначается приём ингибиторов АПФ, к которым относятся Каптоприл и Эналаприл. Если же васкулит развивается на фоне инфекции, то лечение также предполагает приём антимикробных (Амоксициллин, Амоксиклав, Цефтриаксон) или противовирусных (Римантадин) средств.
Основной курс лечения длится от нескольких недель до нескольких месяцев. В течение же последующих 6-24 месяцев препараты принимаются в меньших дозах, чтобы закрепить результаты лечения. При обострениях проводится повторное лечение.
Процедуры очищения крови
К таковым относятся следующие процедуры:
- Гемосорбция. В вену пациента вводится катетер, через который кровь поступает в специальный аппарат, очищается и вновь возвращается в систему кровообращения.
- Плазмаферез. Забранную у пациента кровь с помощью центрифуги разделяют на эритроциты и плазму, после чего эритроциты возвращают обратно, а вместо плазмы больного переливают донорскую плазму.
Подобные процедуры проводятся только в медицинских учреждениях и только по назначению врача.
Лечебная физкультура
Позволит улучшить кровообращение и сократить риск систематических отёков. Так, каждый день стоит практиковать следующие упражнения:
- Принять положение лёжа, согнуть ноги в коленях, поднять их и выполнить ими круговые движения, имитируя «велосипед».
- Не меняя исходного положения, перекрещивать между собой вытянутые и приподнятые ноги, выполняя упражнение «ножницы».
- Опустить ноги, выполнить сжимания и разжимания пальцев ног.
- Принять сидячее положение, подложить под стопу мячик и прокрутить его по всей поверхности.
- Поочередно ходить на носочках, пятках, внешней и внутренней сторонах стопы.
После лёгкой гимнастики стоит помассировать ноги. По возможности, лучше поплавать, поскольку при плавании создаётся массажный эффект, при котором прорабатываются поверхностные и углубленные сосуды, а также сокращается отёчность.
Регулярно практикуя подобную гимнастику, стоит учитывать, что нагрузки должны быть умеренными, а не интенсивными. Так, при занятиях в тренажёрном зале стоит отказаться от поднятия тяжестей, занятий на велотренажере и беговой дорожке. К тому же стоит исключить резкие прыжки и нагрузки с взрывной силой.
Более предпочтительными являются игровые занятия спортом с высокой нагрузкой на ноги. Но предварительно следует делать разминку, чтобы разогреть мышцы.

Народные средства
В комплексную терапию васкулита можно включить народные средства, которые готовятся на основе лекарственных растений и продуктов, которые обладают таким эффектом:
- расслабляющим;
- противовоспалительным;
- противоаллергическим;
- иммуностимулирующим;
- анальгезирующим;
- анаболическим.
Подобным требованиям отвечают следующие ингредиенты:
- Берёзовые почки. Измельчить в порошок 1 стакан сухих берёзовых почек. Можно использовать и свежее сырьё, но в этом случае его нужно измельчить до состояния кашицы. Смешать почки с 500 г нутриевого жира и переложить массу в глиняный горшок. В течении недели средство томить в духовке по 3 часа каждый день. После состав процедить и разлить в банки. Мазью смазывать поражённые кожные покровы. Её также можно использовать для аппликаций – смазать высыпания, укрыть бинтом и оставить на ночь.
- Чёрная бузина. На её основе готовится отвар, который могут принимать взрослые люди. Требуется 1 ст. л. цветков растения залить стаканом кипятка и проварить 20 минут на водяной бане. Далее ёмкость накрыть крышкой и настаивать 30 минут. Готовый отвар процедить и долить 200 мл кипятка. Пить в холодном виде за 20 минут до приёма пищи 3 раза в сутки.
- Лимон. Считается одним из эффективнейших средств, который рекомендуется применять на протяжении всего курса лечения. Вымытый лимон нужно измельчить с цедрой блендером или мясорубкой. К полученную кашицу добавить 500 г сахара, 1 ст. л. гвоздики и 500 мл водки. Состав тщательно перемешать, переложить в трёхлитровую банку и влить 1 л тёплой воды. Хранить банку в тёмном месте на протяжении 2 недель, регулярно встряхивая его содержимое. Микстуру процедить и пить по 2 ст. л. до еды 3 раза в день.
- Сбор из череды, трёхцветной фиалки и брусники. Перемешать по 3 ст. л. всех компонентов. Взять 2 ст. л. смеси и залить 2 стаканами кипятка. Настаивать в тёмном месте на протяжении 60 минут, процедить и пить по 1/2 стакана 4 раза в сутки. Детям, стоит сократить количество приёмов до 2-х раз в сутки.
- Сбор из листьев крапивы, спорыша, цветков бузины, ягод софоры и травы тысячелистника. Смешать по 4 ст. л. каждого ингредиента, взять 1 ст. л. смеси и залить стаканом кипятка. Настаивать 60 минут, процедить и пить по 1/2 стакана 2 раза в сутки.
- Сбор из листьев мяты, тополиных почек, цветков календулы и бузины, травы тысячелистника, череды и хвоща. Измельчить все ингредиенты и смешать по 3 ст. л. Взять 1 ст. л. смеси, залить 1 стаканом кипятка и настаивать 1,5 часа. Настой процедить и пить по 1/2 стакана через каждые 3 часа.
Другие рецепты народных средств, которые используются при лечении васкулита, можно найти здесь.
Следует отметить, что растительное сырье можно выбирать исходя из собственных целей:
- Для снятия воспаления. В этом случае стоит пить настои на основе спорыша, брусники, чёрной смородины, девясила, календулы или корня солодки.
- Для укрепления сосудистых стенок. В этом помогут отвары из руты душистой, клюквы, смородины, шиповника, чёрной рябины. Хорошо себя также зарекомендовал зелёный чай.
- Для устранения аллергической реакции. В этом случае эффективными будут отвары из душицы лекарственной, мелиссы, зверобоя, чёрной бузины, крапивы, пустырника, уклоняющегося пиона. К тому же от кожных проявлений помогут аппликации из настоев тысячелистника, мяты, бузины, полевого хвоща. В приготовленном настое нужно смочить хлопчатобумажную ткань, которую приложить к поражённому участку на 30 минут и более.

Диета
При васкулите требуется исключить из рациона продукты, которые могут вызвать воспаление или обострить протекание болезни. К ним относятся:
- алкоголь;
- кофе;
- крепкий чай;
- консервы;
- жареная, кислая и пряная пища.
К тому же рекомендуется свести к минимуму употребление соли, чтобы улучшить отток мочи.
В ежедневное меню стоит включить:
- овощные супы;
- протёртые каши на молоке;
- кисели и протёртые соки из фруктов и овощей;
- кисломолочные продукты с низкой и средней жирностью (восполняют запасы кальция);
- сухофрукты – изюм, чернослив, курага (противопоказаны в случае почечной недостаточности);
- нежирная рыба и мясо.
Врачи рекомендуют питаться дробно – есть 6 раз в день, но небольшими порциями, чтобы организм успевал перерабатывать полученную пищу и выводить продукты их распада. Для нормальной работы желудочно-кишечного тракта также стоит каждый день пить около 2 л очищенной негазированной воды.
Профилактика
В целях предупреждения развития васкулита на ногах следует придерживаться простых профилактических мер:
- сократить до минимума интенсивную физическую нагрузку;
- отказаться от вредных привычек в виде курения и употребления алкогольных напитков;
- избегать контакта с продуктами и медикаментами, которые вызывают аллергию;
- не допускать переохлаждения;
- соблюдать режим сна и отдыха;
- укреплять иммунитет путём закаливания, приёма витаминных комплексов, прогулок на свежем воздухе и т. п.
Перечисленные меры помогут избежать васкулита на ногах, но если симптомы патологии всё же дают знать о себе, то стоит незамедлительно обратиться к ревматологу. Он проведёт необходимые диагностические исследования, определит тип болезни и назначит терапию. Если игнорировать лечение, возникнут осложнения, в том числе может произойти поражение внутренних органов.