
Виды детского псориаза
Ребёнку может быть диагностирован любой вид данного заболевания, которых на данный момент медицина насчитывает достаточно много:
- Бляшковидный. Обыкновенный (вульгарный) псориаз может быть либо локализованным, либо распространённым. Это наиболее часто встречаемая форма заболевания у детей, диагностируемая 80% юных пациентов. Как правило, проявления бляшковидного псориаза возникают на локтях, коленях и нижней части спины.
- Псориаз ногтей. Известное также как псориатическая ониходистрофия, заболевание поражает ногтевую пластину на пальцах как рук, так и ног. Для болезни характерно изменение цвета ногтей и ногтевого ложа (пластина может стать жёлтого, белого или серого оттенка), появление на ногтях и под ногтями точек, пятен и т. п. Псориаз ногтей чреват усилением ломкости ногтей и даже их полной утратой.
- Каплевидный. Каплевидный псориаз – ещё одна распространённая разновидность заболевания у детей. Болезнь выглядит как маленькие красные пятна на кожном покрове, напоминающие капли. Каплевидный псориаз может развиться совершенно внезапно, и обычно возникает после инфекционных заболеваний, например, тонзиллита, в ответ на повреждение кожи или стресс.
- Пустулёзный. Известный также под названием «экссудативный», данный вид псориаза локализуется, как правило, в складках кожи, таких как пах, подмышки, вокруг ягодиц и гениталий. Для него характерно возникновение ярко-красных лоснящихся и гладких пятен. Избыток пота и трения на проблемной зоне усугубляют течение заболевания. Больше всего экссудативному псориазу подвержены дети с избыточной массой тела и ожирением.
- Генерализованный пустулёзный псориаз. Возникает резко и поражает значительные по размерам участки кожи. Нередко влечёт за собой серьёзные осложнения в виде заболеваний сердца, почек и других органов и систем.
- Псориаз сгибательных поверхностей. Так называемый обратный псориаз возникает чаще всего в районе коленных и локтевых суставов. Также заболевание может быть локализовано в области подмышек и паха. При данном виде псориаза шелушение кожи на поражённых участках либо совсем незначительно и минимально, либо и вовсе отсутствует.
- Пелёночный. У новорождённых может развиться особая форма болезни – пелёночный псориаз, поражающий кожный покров ягодиц и бёдер, иными словами, зоны, контактирующие с мочой и калом чаще всего. Данный вид детского псориаза имеет много общего с пелёночным дерматитом, вследствие чего их часто путают.
- Эритродермический. Данному виду заболевания присуще поражение больших участков кожи, в результате чего происходит процесс массового отслоения кожного покрова. Эритродермический псориаз крайне опасен в связи с тем, что без терапии может привести к смертельному исходу. Спровоцировать возникновение этой разновидности заболевания может резкое прекращение системного лечения псориаза, особенно если был назначен Кортизон. Солнечные ожоги, инфекции, некоторые препараты и аллергическая реакция на них могут привести к развитию эритродермического псориаза.
- Артропатический. Псориатический артрит встречается у детей крайне редко. Проявляется в общем ухудшении состояния маленького пациента, суставных и мышечных болях. В случае поражения псориатическим артритом суставов рук и ног, нередко происходит возникновение отёков и деформации мелких суставов, изменение ногтевой пластины.
Причины возникновения
Причины развития псориаза науке до сих пор неизвестны. Существенную роль в его возникновении играет наследственный фактор, однако есть также аутоиммунная и иные теории развития детского псориаза.
Провоцирующие факторы
Специалисты ведут исследования в данной сфере и главными факторами, провоцирующими патологию, на сегодняшний день считаются следующие:
- Наследственность. Генетическая предрасположенность считается одним из самых важных факторов, влияющих на вероятность развития заболевания. Если обоим родителям ребёнка был поставлен такой диагноз, то шанс, что у ребёнка он также будет, составляет свыше 50%.
- Эмоциональные перенапряжения. Некачественный сон ребёнка, несоблюдение режима дня, чрезмерные волнения и нервные потрясения способны спровоцировать возникновение заболевания.
- Аллергические реакции. Аллергенами могут выступать пыльца растений, обычная пыль, шерсть домашних животных, а также обширный список продуктов питания.
- Заболевания органов эндокринной системы. Врождённые и приобретённые болезни поджелудочной и щитовидной железы достаточно часто вызывают нарушение гормонального фона, что также способно привести к развитию псориаза у ребёнка.
- Сопутствующие болезни. На появление псориаза влияют: сахарный диабет, избыточная масса тела (ожирение), гиперлипидемия, метаболический синдром, артериальная гипертензия.
- Инфекции. Инфекционные заболевания запускают механизмы реагирования в организме, способные спровоцировать развитие псориаза. Псориаз не так редко возникает у детей после перенесённых пневмонии, гриппа, гепатита и пиелонефрита. В связи с этим существует даже отдельная форма заболевания – постинфекционная, характеризующаяся обильной папулёзной сыпью в форме капель по всему телу.
- Среда. К средовым факторам относят сезонные изменения, контакт одежды с кожей, неподходящие средства личной гигиены и др.
Возникновение псориаза у детей до года
Возникновение заболевания у ребёнка возрастом до одного года – редкость, однако новорождённые не защищены от развития псориаза. Существует ряд факторов, увеличивающих риск появления болезни:
- инфекционные заболевания, вызываемые стрептококком;
- генетическая предрасположенность;
- стрессы, являющиеся, как правило, результатом испуга;
- холодное время года;
- недостаток солнечного света;
- сухость воздуха окружающей среды малыша;
- вакцинация.

Симптомы
Нативная реклама
Симптомы течения детского псориаза отличаются от проявлений заболевания у взрослых, поэтому родителям важно уметь их распознать:
- Часто болезнь берёт начало с покраснений, локализующихся в складках кожи, особенно характерно это для псориаза у детей до двух лет. Чаще всего проявления так называемых псориатических опрелостей образуются на участках кожи, контактирующей с подгузниками. В отличие от пелёночного дерматита, поражённый псориазом кожный покров имеет яркое покраснение, чётко разделённые участки кожи, нередко встречается на паховых складках. Сигнализировать о возникновении заболевания могут регулярные попытки ребёнка почесать зудящие участки.
- После двухлетнего возраста могут появляться хорошо разграниченные папулы и эритематозные бляшки, на которых кожа начинает интенсивно шелушиться. Зуд чаще всего возникает при локализации заболевания на конечностях.
- У детей старше десяти лет, как и у взрослых пациентов, достаточно часто поражается волосистая часть головы.
- При врождённой форме псориаза ребёнок рождается с уже выраженными симптомами псориаза. Случаи врождённого заболевания крайне редки и требуют немедленной медицинской помощи.
Среди трети детей, больных псориазом, распространён симптом Кебнера – высыпания и покраснения имеют тенденцию к возникновению в местах травм кожи.
- После перенесённой стафилококковой инфекции у ребёнка может развиться пустулёзный псориаз, для которого характерно появление папулёзных поражений кожного покрова размером до 1 см. Образуются пятна, как правило, на конечностях, иногда – на туловище ребёнка.
- В некоторых случаях на теле малыша или подростка могут начать появляться папулы, не заживающие на протяжении нескольких недель. Впоследствии они могут начать сливаться друг с другом.
- Развитие псориаза нередко сопровождается отёчностью кожи и шелушением в местах поражения.
- При артропатическом псориазе дети могут жаловаться родителям на боль в суставах, которая интенсивно нарастает при физических нагрузках.
- Поражение ногтевых пластин часто предшествует кожным высыпаниям и покраснениям. В течение многих лет видоизменение ногтей может быть единственным внешним симптомом псориаза.
Сопутствующая симптоматика заболевания может различаться в зависимости от ряда факторов:
- формы псориаза;
- наследственности;
- индивидуальных физических особенностей ребёнка;
- физических данных;
- здоровья нервной системы;
- состояния иммунной системы.
Учитывая это, ответственные родители должны обратиться за консультацией к дерматологу или педиатру при появлении любых припухлостей, покраснений и шелушений кожи, которые не проходят в течение недели.
Этапы течения детского псориаза
{banner_4h2}Псориаз у детей протекает в несколько этапов, каждый из которых характеризуется своей собственной сопутствующей симптоматикой:
- Латентный этап. Данный период характеризуется возникновением на коже ребёнка признаков, сигнализирующих о скором возникновении болезни.
- Манифестный период. На этом этапе развиваются высыпания, покраснения и другие проявления болезни.
- Период ремиссии. Ремиссия подразумевает исчезновение всех симптомов, присущих любой форме псориаза.
- Появление рецидива. Этап возобновления псориаза у ребёнка после ремиссии.
От правильной и своевременной терапии зависит продолжительность ремиссии. При надлежащем лечении этот период может продолжаться вплоть до нескольких лет, в других же случаях заболевание не исчезает вовсе, и на теле всегда могут присутствовать единичные высыпания, которые в дерматологии называются дежурными бляшками.
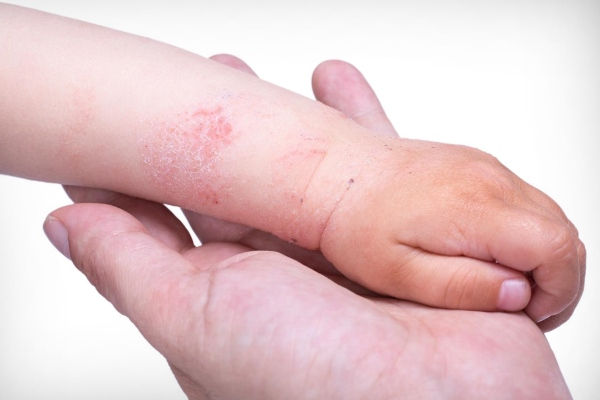
Возможные осложнения и последствия
Псориаз у ребёнка должен подвергнуться терапии как можно скорее, ведь запущенная стадия заболевания может привести к массе осложнений, вплоть до летального исхода:
- Псориатическая эритродермия. Данный тяжёлый вид псориаза чреват полной потерей защитных функций кожным покровом, восприимчивостью к различным заболеваниям. На последних стадиях данного осложнения вероятен летальный исход.
- Генерализованный пустулёзный псориаз. Данное последствие может привести к сердечно-лёгочной недостаточности у ребёнка и сепсису.
- Псориатический артрит. Осложнённая форма псориаза, которому присущи отёки и сильные боли в суставах. Приводит к развитию мутилирующего артрита – тяжёлой, болезненной и инвалидизирующей болезни, способной значительно усложнить жизнь ребёнку.
- Нарушение работы органов и систем. Псориаз может дать серьёзные осложнения на внутренние органы ребёнка, а также негативно сказаться на зрении. Больше всего от псориаза страдают сердце и почки. Псориатические бляшки, возникающие при патологии, могут поражать не только кожный покров, но и слизистые оболочки органов, что приводит к развитию множества других заболеваний.
- Социальные проблемы. Следствием патологии может быть депрессивное расстройство или социальная отчуждённость. Акцентирование внимания детей в коллективе на больном ребёнке, отношение как к «белой вороне», ограничение контактов из-за боязни заразиться. Помимо общего морального дискомфорта, это также может спровоцировать развитие псориаза в дальнейшем.
Диагностика
Диагностика псориаза у ребёнка начинается с посещения кабинета педиатра или педиатра-дерматолога. Как правило, для подтверждения или опровержения диагноза достаточно визуального осмотра и сбора анамнеза. Чтобы исключить другие кожные поражения, доктор учитывает наличие так называемой псориатической триады – это три феномена, сопутствующие псориазу:
- стеариновые пятна – шелушения, по своему внешнему виду имеющие много общего со стеариновой стружкой;
- терминальная плёнка – после снятия чешуек кожа на папуле становится блестящей и гладкой;
- точечное кровотечение – от соскабливания чешуек на коже появляются капельки крови.
Однако дерматологом учитываются и другие признаки, указывающие на заболевание, например, локализация поражений кожного покрова.
У новорождённых постановка диагноза производится исключительно по результатам визуального осмотра маленького пациента с помощью особого прибора – дерматоскопа, позволяющего увеличить выводимые на экран фрагменты высыпаний. Особое внимание специалист уделяет покровам и кожным складкам, голове и лицу. Типичные симптомы заболевания у детей в таком раннем возрасте, как правило, отсутствуют.
Псориаз у детей постарше определяется на основании:
- соскоба, взятого с поверхности высыпания на коже;
- анализа крови;
- биопсии кожи.
На основании всех полученных сведений дерматологом будет назначено подходящее лечение.
Лечение
При лечении детского псориаза главенствующим принципом является «не навредить». Поэтому терапия заболевания у ребёнка должна быть не только эффективной, но и щадящей.
Препараты для наружного использования
Для наружного использования ребёнку назначаются кремы, мази и лосьоны, целью которых, прежде всего, является снятие симптомов:
- Детские кремы. Терапия псориаза у ребёнка иногда подразумевает применение обычных детских кремов. Такие средства – самые безопасные, в них входят натуральные компоненты, способные быстро снять раздражение и при этом не вызывающие аллергии. Чаще всего назначается крем от таких производителей как Невская Косметика, Алиса, Свобода и др.
- Салициловые мази. Эффективность этих препаратов обусловлена отшелушивающим и смягчающим эффектом. Мазь можно нанести на любую поверхность, кроме слизистых.
- Мази на основе цинка. Мазь с цинком в составе обладает значительным эффектом в связи с противовоспалительным и антисептическим действием. После нанесения она образует защитный барьер и предотвращает дальнейшее раздражение кожи.
- Солидоловые мази. Такие лекарства обладают не только отшелушивающим, но и противозудным и ранозаживляющим эффектом. Именно поэтому они достаточно часто назначаются при псориазе у ребёнка.
- Нефтяные мази. Нефтяная мазь не применяется в периоды острого течения заболевания. Она используется для папул во время их покоя, в целях предотвращения рецидива. К тому же мазь может снять зуд и раздражение достаточно быстро.
- Препараты с содержанием дёгтя. Дёготь в составе мазей и кремов снижает темп деления клеток кожи и снимает воспаление.
- Витаминные кремы. Витамины участвуют в обмене веществ, который играет важную роль при делении клеток. Избавиться от псориатических бляшек помогут витаминные препараты, после применения которых образуется новая, здоровая кожа.

В некоторых случаях дерматологом назначаются гормональные мази на основе следующих веществ:
- флуоцинолона – Синафлан, Флуцинар;
- триамцинолона – Триакорт, Фторокорт;
- мометазона – Элоком, Гистан Н, Унидерм;
- метилпреднизолона – Комфодерм, Адвантан;
- клобетазола – Пауэркорт, Кловейт;
- гидрокортизона – Латикорт, Гидрокортизон, Оксикорт;
- бетаметазона – Белодерм, Акридерм, Целестодерм.
Препараты для приёма внутрь
Таблетки относятся к более сильным средствам и, как правило, назначаются при более тяжёлых формах болезни, когда препараты местного действия не оказали ожидаемого эффекта:
- Производные витамина A. Эффект препаратов выражается в нормализации скорости деления клеток кожи, что позволяет ороговевшим чешуйкам при псориазе отшелушиться естественным образом. Наиболее эффективны в комплексе с физиотерапевтическими процедурами. Если у ребёнка имеются противопоказания к физиотерапии, то в качестве альтернативы может быть приём витамина A с Псоркутаном.
- Метотрексат. Нередко назначается как составляющая классической терапии. Его действие направлено на снижение избыточного деления клеток эпителия кожи и подавление воспалительной реакции. Препарат обладает множеством противопоказаний и побочных эффектов, схема приёма препарата и его дозировка может сильно варьироваться.
- Циклоспорин. Лекарство снижает местный иммунитет кожи, что в результате облегчает течение псориаза. Однако иммунодепрессанты негативно сказываются на работе всех органов и систем, что провоцирует возникновение множества побочных эффектов. Препараты данной категории назначаются только в крайних случаях, когда остальные терапевтические методы не приносят эффекта.
- Негормональные противовоспалительные препараты. Назначаются в случаях поражения псориазом суставов. Неплохо зарекомендовали себя такие препараты, как Диклофенак, Индометацин и Напроксен.
- Дипроспан. Назначается в периоды резкого обострения заболевания, только при тяжёлых формах. Положительный эффект при псориазе достигается за счёт антиаллергенного и противовоспалительного воздействия, а также подавления иммунитета.
- Реамберин. Оказывает антиоксидантный эффект на организм в целом, стабилизирует деление клеток кожи и формирование клеточных мембран, что способствует нормализации ороговения кожи при псориазе. Помогает уменьшить побочные эффекты других препаратов.
Только опытный дерматолог сможет подобрать оптимальные дозы препаратов для достижения лечебного эффекта у ребёнка. Ни в коем случае нельзя заниматься самолечением, особенно в вопросах здоровья детей.
Физиотерапия
Физиотерапевтические процедуры в целях лечения псориаза у детей назначаются только в комплексе с другими мероприятиями. На острой стадии болезни они противопоказаны, зато будут весьма эффективны на этапе ремиссии для поддержания эффекта.
Детям могут быть назначены следующие процедуры:
- Электросон. Ценится в терапии из-за своего седативного эффекта. В результате лечения снижается возбудимость центральной нервной системы, а психологическое состояние маленького пациента, постоянно переживающего из-за высыпаний, нормализуется. Вследствие этого наступает процесс регресса папул, а заболевание быстрее переходит в стадию ремиссии.
- Селективная фототерапия. Эта разновидность ультрафиолетового облучения отлично переносится детьми. Регулярное проведение процедуры способствует наступлению длительной ремиссии – до 2 лет. После процедуры многими отмечается сухость кожи, которая устраняется после нанесения увлажняющего крема.
- ПУВА-терапия. Одна из методик физиотерапии, максимально эффективная при псориазе. Применяется в тяжёлых случаях болезни, при большом объёме поражения, а также при низкой эффективности других лечебных процедур. Этот метод подразумевает применение ультрафиолетовых лучей с предварительным приёмом внутрь фотосенсибилизаторов – Пувалена, Псоралена и т. п.
- Рентгенотерапия. Суть этой процедуры заключается в обработке участков кожи, поражённых высыпаниями, рентгеновскими лучами. Применяется в случаях, когда другие методы физиотерапии не привели к желаемому результату. Оказывает противовоспалительный и противозудный эффект, ускоряет процесс заживления псориатических бляшек.
- Ультразвуковая терапия. Целью использования ультразвука является снижение интенсивности воспалительного процесса, зуда и болевых ощущений при псориазе, а также уменьшение чувствительности к воздействию аллергенов. Воздействуют ультразвуком локально – на небольшие участки тела, непрерывно или импульсно, в зависимости от формы и стадии псориаза.
- Общая криотерапия. Способствует снижению болевого синдрома, уменьшает интенсивность зуда, оптимизирует процесс обмена веществ. Вследствие лечения наблюдается ускоренный регресс псориатических бляшек.
- Магнитотерапия. Магнитное поле активизирует процессы торможения в центральной нервной системе, результатом чего является уменьшение психоэмоционального напряжения ребёнка. К тому же магнитотерапия уменьшает интенсивность зуда, улучшает микроциркуляцию крови в тканях, активизирует процессы обмена веществ и регенерации.
- Лазеротерапия. В процессе процедуры специалист воздействует лазером исключительно на очаги высыпаний, в результате чего псориатические бляшки быстрее регрессируют. Абсолютно безопасный и безболезненный метод, подходящий для любого ребёнка.
- Ванны с морской солью. Рекомендованная концентрация соли при псориазе – 5 грамм на 1 литр воды, температура которой должна быть достаточно высокой (не менее 37 градусов). Данная физиотерапевтическая процедура может проводиться в домашних условиях с разрешения лечащего дерматолога.
- Курортотерапия. Детям с псориазом показано санаторно-курортное лечение. Лучшим выбором в данном случае будут курорты с сернистыми или сероводородными природными источниками, например, Кульдур, Пятигорск и др.
Питание
Помимо терапевтических мероприятий, предписанных дерматологом и педиатром, лечение псориаза у ребёнка подразумевает также и пересмотр меню. При его составлении следует придерживаться следующих правил:
- Рацион ребёнка должен состоять из отварных, тушёных или пропаренных продуктов. Копчёные и жаренные блюда необходимо исключить.
- Ребёнок с псориазом должен питаться часто (не менее 4-5 раз в сутки), но порции должны быть маленькими.
- На протяжении дня дети с данным заболеванием должны употреблять как можно больше жидкости: чистая вода и свежевыжатые соки должны употребляться с завидной регулярностью.
- Ежедневный рацион должен включать большое количество фруктов и овощей, необходимых растущему организму, и в особенности – при псориазе.

К тому же меню ребёнка с диагностированным псориазом не должно содержать следующий перечень продуктов:
- кислое;
- копчёное;
- мёд в больших количествах;
- острое;
- продукты с красным пигментом в составе – помидоры, перец, клубника и т. п.;
- стоит также заострить внимание на потреблении соли ребёнком и постараться снизить как её непосредственное употребление, так и солёных продуктов в целом;
- цельное молоко с большим процентом жирности и жирные продукты;
- цитрусовые;
- шоколад и избыток сладостей в целом.
В то же время, питание ребёнка с псориазом подразумевает:
- Употребление продуктов с большим содержанием клетчатки для поддержания работы печени. К тому же клетчатка – залог стабильной работы кишечника и обеспечения правильной работы обмена веществ.
- Потребление растительного масла, содержащего в составе полиненасыщенную кислоту. Такие кислоты нужны для поддержания противоаллергического и противовоспалительного процесса в организме.
- При псориазе особенно актуально потребление витаминов. Диета ребёнка должна включать в себя витамины A, B и D. Помимо поддержания ногтей и кожи в хорошем состоянии, витамины способствуют нормализации работы нервной системы, нередко подвергающейся испытаниям при псориазе.
- Особое внимание при составлении меню стоит уделять различным салатам с растительным маслом, гречневой и овсяной каше, свёкле, винегрету, говяжьей печени, сыру и творогу.
Народные средства
Нетрадиционная медицина при лечении псориаза у ребёнка не является панацеей – полностью избавить малыша от проявлений заболевания только лишь народными средствами невозможно. Однако в комплексе с медикаментозной терапией и физиотерапией эффекта достичь можно.
Перечень средств достаточно ограничен в связи с тем, что дети – капризны, и мало кто из них безропотно позволит мазать себя яйцом или дёгтем. Для сохранения здоровья кожи ребёнка и нервной системы родителей, можно испробовать следующие методы:
- Сок ягод. Из свежесобранных ягод калины и земляники отжать сок в равной пропорции, смешать. Приготовленным домашним лекарством необходимо обрабатывать места локализации бляшек.
При применении любых рецептов нетрадиционной медицины следует в обязательном порядке проконсультироваться с педиатром и дерматологом, чтобы не навредить ребёнку ещё больше.
- Ореховая скорлупа. Ванна из ореховой скорлупы прекрасно подойдёт для лечения псориаза в периоды обострения. Для приготовления такой ванны следует взять половину килограмма грецких орехов, из которых достать ядра. Скорлупу прокипятить в одном литре воды на протяжении получаса, после чего процедить. Полученный отвар необходимо добавлять в ванну, где будет купаться ребёнок, из соотношения 1 литр отвара на четверть ванны. Купаться ребёнку необходимо не менее получаса. Полученные орехи позже будет полезно съесть с мёдом в качестве альтернативы запретному шоколаду и конфетам.
- Облепиховое масло. Достаточно доступное по всем параметрам народное средство. Полезно как мазать маслом поражённые участки, так и принимать внутрь по одной чайной ложке в день. Если ребёнок не хочет принимать в чистом виде, то масло можно добавлять в орехово-медовую смесь.
Советы по уходу за детской кожей
Помимо медикаментозного лечения, физиопроцедур и средств нетрадиционной медицины, существует также перечень общих рекомендаций по уходу за кожей больного псориазом ребёнка. Их необходимо соблюдать как родителям, если больной – совсем маленький, так и прививать перечисленные правила детям постарше:
- Между ванной и душем необходимо отдавать предпочтение последнему. Вода не должна быть чересчур горячей.
- Во время мытья нельзя травмировать и растягивать нежную кожу ребёнка – губка для ванны должна быть мягкой.
- Гели для душа и мыло, которым пользуется ребёнок с псориазом, должны быть с нейтральным pH. Также желательно отсутствие отдушек и агрессивных пенящихся веществ в составе.
- Не стоит вытирать досуха ребёнка после душа. Лучше двигаться мягкими, аккуратными движениями, без трения.
- После ванны необходимо мазать малыша смягчающими кожу средствами – кремами для тела, лосьонами, молочком и т. п.
- Ногти у ребёнка должны быть коротко подстрижены – это поможет меньше травмировать кожу, если возникнет неодолимое желание почесаться.
- Одежда маленького больного должна быть лёгкой, просторной, желательно хлопчатобумажной.
- Ни в коем случае нельзя допускать появления солнечных ожогов у ребёнка. Лучше проконсультироваться у специалиста, какие солнцезащитные средства применять для профилактики.
- Воздух в помещениях, в которых ребёнок проводит много времени, не должен быть сухим.
Об этих и других полезных рекомендациях рассказано в данном видеоролике:
Меры профилактики
Профилактика псориаза у ребёнка, на сколько она возможна, представляет из себя свод несложных правил:
- Спокойствие. Позитивный настрой – самое эффективное профилактическое средство. Поэтому важно обеспечить ребёнку максимально спокойную жизнь. Если у него проблемы в детском саду, школе, с друзьями, необходимо принимать меры.
- Одежда. Гардероб ребёнка не должен состоять из синтетических тканей, особенно это касается нижнего белья (пелёнок). Шерстяные вещи детей не должны вплотную прилегать к телу. К тому же перьевые и пуховые подушки лучше заменить на гипоаллергенные.
- Питание. Сбалансированное и здоровое питание – залог здоровья ребёнка в целом, и особенно это актуально при профилактике псориаза.
- Образ жизни. Дети не должны расти в тепличных условиях. Активные игры, умеренные физические нагрузки, прогулки на свежем воздухе – всё это способствует укреплению иммунитета, и, как результат, препятствует возникновению заболевания.
- Препараты. Ни в коем случае нельзя допускать самолечения, когда речь идёт о здоровье ребёнка. Любые препараты, принимаемые детьми, должны назначаться исключительно специалистами.
Псориаз – далеко не приговор для ребёнка. Безусловно, существуют риски и потенциальные опасности, вызываемые данным заболеванием. Однако при повышенном внимании родителей к состоянию здоровья своего малыша, своевременной реакции и грамотном специалисте у ребёнка есть все шансы на здоровую кожу и полноценную жизнь.
Следующая статья:












