Причины возникновения
Среди наиболее распространённых причин возникновения патологии:
- Врождённые проблемы. В этом случае ребёнок рождается с дополнительными пучками проведения импульса. За счёт этого происходит заблаговременная активизация желудочков и сердце начинает сокращаться быстрее.
- Накопление токсинов. Они отравляют организм изнутри. Это происходит вследствие курения, употребления алкоголя, проживания в неблагоприятных экологических условиях.
- Приём некоторых препаратов. Тахикардия является побочным эффектом.
- Сильные эмоциональные переживания. Они ведут к сбоям сердечного ритма.
- Гормональные нарушения. Некоторые гормоны оказывают стимулирующее воздействие на сердце.
- Сердечные заболевания. К ним относятся ишемия, сердечная недостаточность, инфаркт, на фоне которых возникают нарушения ритма.
- Воспаления сердечной мышцы. Из-за этого сердце уже не может функционировать в нормальном режиме.
- Заболевания других органов. Все системы организма связны между собой. Любые сбои, повреждения внутри эндокринной, пищеварительной, дыхательной систем оказывают влияние на работу сердца.
- Синдром Бругада. Является заболеванием, при котором нарушается процесс сердечных сокращений.

Симптоматика
Многие больные отмечают, что ещё до начала приступа они испытывают тревожность, чувство приближающейся беды. Сам приступ начинается с ощущения, похожего на толчок в грудь.
Во время приступа тахикардии пароксизмального типа больной может испытывать такие симптомы:
- сокращения сердца имеют определённый ритм;
- частота может достигать 250 за минуту;
- больной испытывает нарастающее чувство паники;
- дрожат руки;
- кружится голова, вплоть до полуобморочного состояния;
- происходит интенсивное выделение пота;
- больного тошнит, может рвать;
- кожные покровы бледнеют;
- учащаются позывы к мочеиспусканию, моча приобретает более насыщенный цвет;
- падает или повышается уровень кровяного давления;
- больной чувствует сильную слабость;
- приступ заканчивается внезапно.
Симптомы проявляются более остро, если у больного имеются другие сердечные заболевания.
Классификация
Нативная реклама
Существуют несколько подходов к классификации тахикардии пароксизмального типа.
По очагу зарождения импульса:
- Наджелудочковая. Патологический импульс зарождается за пределами желудочков сердца.
- Узловая. Возникает в атриовентрикулярном узле.
- Желудочковая. Очагом появления импульса является 1 из желудочков сердца. Наиболее редкая форма. Чаще всего приводит к опасным для жизни последствиям.
По времени протекания:
- Острая. Разовый приступ.
- Хроническая. Больного периодически мучают приступы. Перерывы между ними могут затягиваться на месяцы.
- Рецидивирующая. Больного мучают частые приступы с небольшими перерывами.
По механизму:
- Реципрокная. Возникает вследствие кругового прохождения импульса.
- Очаговая. При наличии 1 очага.
- Многофокусная. При наличии нескольких очагов.
Диагностика
{banner_4h2}Проводятся диагностические мероприятия:
- Опрос больного. Выясняются наблюдаемые симптомы патологии, частота и длительность приступов.
- Осмотр. Специалист замеряет пульс и уровень кровяного давления у больного.
- Изучение истории болезни. Уточняются заболевания, которыми страдал больной, препараты, которые ему назначались.
- Холтеровское монтирование. С помощью специальных датчиков в течение 24 часов ведётся наблюдение за состоянием сердца больного. Этот метод эффективен, если тахикардия протекает без ярко выраженных симптомов.
- Эхокардиография. Проводится с применением ультразвука.
- УЗИ. Позволяет обнаружить внешние изменения сердечных тканей.
- Коронарография. Для оценки состояния сосудов.
- Нагрузочные пробы. Необходимы, чтобы определить влияние физической активности на ритм сердца. Проводятся на специальных тренажерах с постоянной регистрацией показателей. Нагрузка постепенно увеличивается.
- Электрокардиография (ЭКГ). Является достаточно информативным методом. Он позволяет не только выявить патологию, но и определить её разновидность.
Особое внимание нужно обратить на расположение Р-зубца:
- Перед QRS-комплексом. Наджелудочковая тахикардия.
- Отрицательное значение. Узловая.
- Неизменен, но при этом деформирован QRS-комплекс. Желудочковая.
Лечение
Можно выделить несколько основных способов лечения тахикардии пароксизмального типа.
Неотложное
Первым делом следует позвонить в «скорую». До приезда медиков можно предпринять следующие действия:
- обеспечить свободные дыхание и циркуляцию крови – расстегнуть пуговицы, снять галстук, ремень, при необходимости избавиться от слишком тесной одежды;
- открыть все окна в помещении, чтобы увеличить приток свежего воздуха;
- уложить больного на кушетку, позаботиться о его расслаблении;
- измерять пульс и кровяное давление;
- обтереть грудь прохладным полотенцем.
В случае необходимости используют такие приёмы:
- Проба Вальсальвы. Больному нужно задержать дыхание и напрячь мышцы живота в течение 10-15 секунд.
О том, как справиться с приступом тахикардии пароксизмального типа, выполнив один из вариантов пробы Вальсальвы, наглядно показано в этом видео:
- Массаж. Проводится в области разветвления сонной артерии. Сперва с одной стороны, затем с другой.
- Стимуляция рвотного рефлекса. Нужно надавить на язык у корня.
- Давление на закрытые глаза. Оно должно быть несильным, проводится в течение 10 секунд.
- Окунания в холодную воду. Туда нужно опустить лицо на 5-10 секунд. Облегчённым вариантом этого приёма является медленное употребление 1 стакана холодной воды.
Медикам, приехавшим на вызов, нужно подробно описать все мероприятия, которые проводились для нормализации состояния больного.
Медикаментозное
Для экстренного снятия приступа больному вводится Варфарин внутривенно. В дальнейшем в качестве поддерживающей терапии могут быть назначены такие группы медикаментов:
- Антагонисты каналов кальция. Снижают уровень вещества, поступающего в сердце. Благодаря этому расширяются сосуды, восстанавливается нормальный ритм.
- Бета-адреноблокаторы. Уменьшают выработку адреналина, который оказывает стимулирующее воздействие на сердце.
- Антиаритмические. Их действие направлено на стабилизацию ритма сердца, предотвращение сбоев.
- Сердечные гликозиды. Предотвращают быстрое изнашивание сердечной мышцы.
- Мочегонные. Чаще всего назначаются, если приступы тахикардии возникают на фоне повышенного давления.
Дозировка и частота приёма указанных средств подбирается индивидуально для каждого больного.
Хирургическое
Является наиболее радикальным методом лечения тахикардии пароксизмального типа и назначается при таких условиях:
- больной страдает от частых и длительных приступов, которые не поддаются лечению обычными методами;
- возраст больного является противопоказанием для приёма препаратов;
- профессия больного связана с высокой опасностью в случае внезапной потери сознания.
Методы, которые могут быть использованы:
- Радиочастотная абляция. Проводится с применением общего наркоза.
В полость бедренной артерии вводится катетер, к которому крепятся электрод и датчик ЭКГ. Показатели постоянно регистрируются для определения очага патологической активности. Этот очаг прижигается изнутри. Катетер извлекается, такни сшиваются.
Больному требуется реабилитация в течение 7 дней. - Установка кардиостимулятора. Он имплантируется в грудь больного и крепится к сердцу. Благодаря этому аппарату происходит искусственный контроль ритма для предотвращения сбоев.
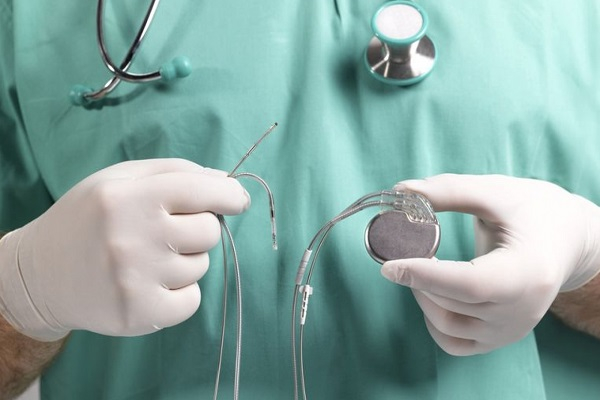
Электроимпульсное
Ещё 1 способ искусственного восстановления ритма.
Проводится при общей анестезии следующим образом:
- В пищевод опускается катетер, на конце которого закреплён датчик ЭКГ.
- К сердцу и области ключицы крепятся специальные приборы.
- Делается пробная стимуляция электрическим током.
- Если попытка была успешной, то стимуляция продолжается до восстановления нормального ритма.
- После этого катетер извлекается.
Данные о процедуре заносятся в карту больного. Часто для достижения полноценного эффекта требуется несколько подобных стимуляций с перерывами между ними.
Физические нагрузки
Видами физической активности, которые могут быть рекомендованы больным с тахикардией пароксизмального типа, являются:
- Йога. Основывается на дыхательных техниках. Это идеальный вариант для людей с тахикардией, поскольку во время приступа могут наблюдаться проблемы с дыханием, что лишь ухудшает самочувствие.
- Плавание. Медленное плавание оказывает отличный расслабляющий эффект. Снимается эмоциональное напряжение, улучшается состояние.
- Бег. В этом случае речь идёт о неспешном беге трусцой, которому должна предшествовать длительная разминка.
- Лечебная физкультура. Существуют целые комплексы для больных с тахикардией. Но подобрать подходящий может исключительно специалист.
Питание
Существуют такие правила питания при тахикардии:
- Подсчёт калорий. Суточная калорийность пищи не должна составлять более 3000 кКал, чтобы не создавать дополнительную нагрузку на сердечную мышцу.
- Дробное питание. В день нужно совершать 4-5 приёмов пищи небольшими порциями.
- Не есть на ночь. Последний приём пищи нужно совершить за 3 часа до сна.
- Правильно готовить. Еду нужно готовить на пару, варить или тушить, но не жарить и не коптить.
- Не использовать много приправ. Еду можно только немного подсолить.
- Достаточно пить. Дневная норма составляет 1,5 л, не более.
- Отказаться от вредной пищи. Сюда можно отнести сладости, мучное, жирное.
- Обогатить рацион полезными веществами. Есть больше фруктов, сухофруктов, овощей, нежирного мяса, молочных продуктов.
Народное
Назначается преимущественно в качестве дополнительного лечения. Народные методы являются безопасными, ведь строятся на использовании натуральных компонентов, но всё равно перед их применением следует проконсультироваться с врачом.
Рецепты народной медицины направлены на укрепление сердечной мышцы и облегчение приступов.

Среди проверенных средств:
Мятный чай. Как приготовить:
- возьмите 1 ч. л. сухих листьев мяты;
- залейте 1 стаканом кипятка;
- настаивайте в течение 5 минут.
Пейте непосредственно во время приступа.
Полезная смесь. Порядок действий:
- возьмите 2 лимона и пропустите их через мясорубку вместе с кожурой;
- по 1 стакану чернослива, грецких орехов, кураги и изюма измельчите в блендере;
- смешайте компоненты;
- залейте 200 мл жидкого мёда;
- поместите в ёмкость с крышкой и уберите в холодильник.
Ешьте по 1 ст. л. перед каждым основным приёмом пищи.
Настой боярышника. Инструкция:
- возьмите 15 г боярышника;
- залейте 250 мл кипятка;
- настаивайте в течение 10-15 минут;
- отфильтруйте;
- чтобы улучшить вкус можно добавить натуральный мёд.
Пить вместо чая 3 раза в сутки.
Прогноз и возможные осложнения
Прогноз является благоприятным, только если вовремя был поставлен диагноз и назначено соответствующее лечение.
В противном случае могут возникнуть осложнения:
- дефибриляция желудочков – опасная патология, которая может стать причиной внезапной смерти;
- хроническая сердечная недостаточность;
- отёк лёгких;
- инфаркт миокарда.
Особенности у детей
Дети, особенно маленькие, не всегда могут самостоятельно распознать приступ тахикардии и сообщить об этом взрослым. Понять, что малыша мучает тахикардия можно по таким признакам:
- при прощупывании ощущается пульсация в области шеи;
- кожа бледнеет;
- ребёнок сильно потеет;
- наблюдается лёгкое посинение губ и слизистых оболочек;
- малыш проявляет беспокойство, плачет;
- жалуется на нехватку воздуха, ощущение, что «сердце выпрыгивает из груди»;
- повышается температура;
- ребёнок мёрзнет;
- моча становится слишком светлой.
Дети, в основном, страдают от тахикардии в тёмное время суток.
Детям при тахикардии назначаются те же методы диагностики и лечения, что и взрослым. Но при этом к выбору препаратов нужно отнестись с особой осторожностью, чтобы не навредить организму малыша.
Профилактика
Предотвратить развитие тахикардии пароксизмального типа помогут такие методы:
- Снизить уровень стресса. Нужно обучиться техникам расслабления и успокоения, меньше сосредотачиваться на неприятных переживаниях.
- Отказаться от вредных привычек. Не только от алкоголя и никотина, но и кофеина.
- Правильно питаться. В рационе должно быть достаточно витаминов, полезных элементов.
- Контроль веса. Люди с ожирением чаще страдают от приступов тахикардии.
- Регистрация показателей. Нужно регулярно измерять уровни холестерина и кровяного давления.
- Посильная активность. Сидячий образ жизни или чрезмерные нагрузки часто приводят к появлению тахикардии. Поэтому нужно подвергать себя нагрузкам в меру. Например, ходить по 30 минут в день.
- Регулярные обследования. Их нужно проходить хотя бы 2 раза в год.
Чтобы избежать возникновения опасных для жизни последствий пароксизмальной тахикардии, нужно своевременно обратиться к специалисту и пройти обследование для постановки диагноза. Только своевременное и правильное лечение поможет сохранить здоровье.












