Что это такое?
АВ-узловая тахикардия (атриовентрикулярная узловая тахикардия, АВУТ) – форма суправентрикулярной или наджелудочковой тахикардии, которая опасна для жизни человека так же, как и желудочковая тахикардия.

Если в норме электрическое возбуждение распределяется последовательно между камерами сердца, то при таком отклонении происходит одновременное возбуждение и сокращение всех камер сердца. В результате изменения порядка их сокращения и возникают серьезные нарушения тока крови. В таком состоянии частота сердечных сокращений достигает 140 ударов в минуту и выше, а в некоторых случаях составляет 200-250 ударов в минуту.
По своим патогенным характеристикам патология реципрокная, то есть «противоположная», поскольку при ней импульсы часто передаются не в антероградном направлении (от предсердий к желудочкам), а в ретроградном (обратном).
АВ-узловая тахикардия по типу течения бывает пароксизмальной или непрерывно рецидивирующей, когда приступы учащенного сердцебиения возникают часто, но чередуются с нормальным ритмом.
Рассматриваемая патология в 70% случаев наблюдается у женщин, что зачастую обусловлено анатомическими особенностями строения сердца (широким коронарным синусом, принимающим воронкообразную форму). Согласно статистике, женщины впервые встречаются с учащенным сердцебиением до 29 лет, а мужчин – до 39 лет. Практически в 15% случаев такая тахикардия сопровождается прочими заболеваниями сердца.
Механизм развития
В норме атриовентрикулярный (предсердно-желудочковый) узел способен пропускать 80-100 импульсов в минуту, причем осуществляется данный процесс четко в антероградном направлении – от волокон предсердий к волокнам желудочков (по ножкам пучка Гиса и волокнам Пуркинье).
При нарушениях нормального ритма сердца ускоряется пульсация, поскольку волокна сокращаются в более частом ритме, а в сердце начинают параллельно функционировать два генератора пульса – синусовый узел и АВ-узел, что не соответствует норме. Таким образом, мышечные волокна предсердия одновременно получают импульсы от двух узлов, что проявляется учащением сердцебиения.
Нужно также учитывать, что в АВ-узле существуют два пути проведения импульсов – медленный и быстрый. Они образуют повторный вход возбуждения, вследствие чего и возникает учащенная пульсация. Фактически, при определенных условиях импульс быстро крутится внутри самого узла, а после практически одновременно распространяется на предсердия и желудочки, что и сопровождается учащенной пульсацией.
Развитие контура прохождения волн возбуждения по типу «ре-ентри» осуществляется в таком порядке:
- Происходят внеочередные сокращения предсердий (наблюдаются предсердные или желудочковые экстрасистолы).
- Быстрый путь в АВ-узле блокируется, поэтому импульс спускается к желудочкам по медленному пути.
- После снятия блокады волна возбуждения переходит к предсердиям по быстрому пути, что провоцирует их повторное сокращение.
- Волна возвращается назад по медленному пути. Таким образом, образуется «петля ре-ентри», которая лежит в основе появления тахикардии.
Следует отметить, что 85-90% случаев возбуждение распространяется антеградно по медленному пути, а ретроградно – по быстрому. Только в 5-10% случаев импульс поступает из предсердия в желудочки по быстрому пути, а возвращается – по медленному. При этом частота сердечных сокращений зависит от пропускной способности медленного пути, поскольку возбуждение по быстрому пути передается очень быстро.
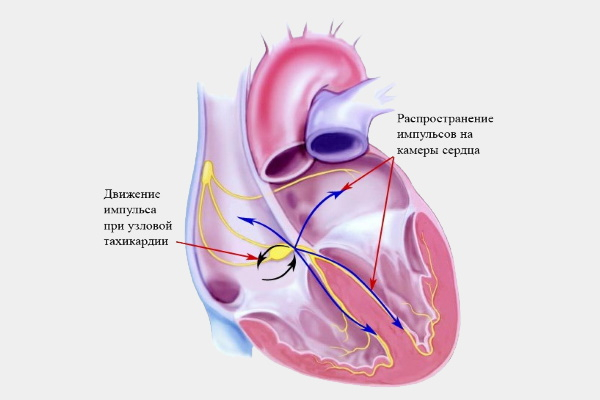
Сердечный ритм обычно нормализуется при блокаде проведения импульса по медленному пути.
Причины и факторы риска
Нативная реклама
Узловая тахикардия является следствием врожденных аномалий строения сердца. Зачастую они возникают в результате мутации генов, в связи с которыми АВ-узел расщепляется на две части в процессе закладки и формирования сердца в утробе матери, то есть на этапе внутриутробного развития. В результате, ребенок появляется на свет с патологией учащенного сердцебиения.
При этом существует ряд факторов, которые повышают вероятность развития болезни. Так, в группу риска входят женщины, которые во время беременности не ведут правильный образ жизни:
- регулярно подвергаются стрессам и эмоциональным потрясениям;
- злоупотребляют напитками с содержанием кофеина;
- употребляют алкогольные напитки, наркотические вещества и т. п.;
- принимают неправильные лекарственные препараты;
- курят;
- переносят чрезмерные физические нагрузки.
Чтобы минимизировать риск развития аномалий у плода, беременная женщина должна следовать всем предписаниям врача.
Симптомы
{banner_4h2}Во время приступа АВУТ сердечный ритм учащается до 140-180 ударов в минуту и выше. Подобное состояние может сопровождаться такими неприятными симптомами:
- ощущением «трепыхания» сердца;
- дискомфортом или болью разного характера в области груди;
- нехваткой воздуха, одышкой;
- головокружением;
- общей слабостью, снижением работоспособности.
В тяжелых случаях узловая тахикардия приводит к потере создания и сильным приступам удушья.
Следует отметить, что приступы частого сердцебиения могут возникать довольно неожиданно на фоне полного благополучия. Чтобы в подобных случаях нормализовать сердечный ритм и успокоить сопутствующие симптомы, можно глубоко вдохнуть и на некоторое время задержать дыхание, напрягая при этом мышцы живота.
Классификация по формам
Исходя из особенностей прохождения импульсов по петле «ре-ентри», узловая тахикардия классифицируется на несколько форм, которые представлены в таблице:
| Форма | Типичная (slow-fast) | Быстрая, атипичная (fast-slow) | Очень редкая (slow-slow) |
| Путь антероградного прохождения импульсов | медленный | быстрый | Движение волн возбуждения в обе стороны происходит по двум медленным путям |
| Путь ретроградного прохождения импульсов | быстрый | медленный |
Наиболее распространенной является типичная форма, а вот остальные две встречаются крайне редко – в 5-10% случаев.
Чем опасна и каков прогноз?
Прогноз при такой врожденной патологии благоприятный, но только при отсутствии синдрома Вольфа-Паркинсона-Уайта. Если же он присутствует, то значительно возрастает риск развития нарушений ритма сердца, которые угрожают жизни человека. К таковым относят желудочковую тахикардию и фибрилляцию желудочков.
Однако даже при отсутствии указанного синдрома нужно учитывать, что при длительной тахикардии функциональная способность сердца постепенно ухудшается, что чревато ишемией и даже инсультом. Так, если изначально человек способен переносить учащение сердцебиения до 250 ударов в минуту в минуту, то в дальнейшем патологическую опасность может представлять даже пульс 150-160 ударов в минуту.
К счастью, при АВ-узловой тахикардии осложнения наблюдаются в единичных случаях, а риск внезапной смерти составляет менее 1-2%.
Диагностические меры
Если мучают приступы учащенного сердцебиения, нужно обратиться к кардиологу, который проведет комплексное обследование для классификации тахикардии и выявления ее причины. Диагностика зачастую включают такие меры:
- Анализ анамнеза. Врач уточняет, когда начали беспокоить приступы учащенного сердцебиения, сопровождаются ли они головокружением, слабостью, одышкой и прочей симптоматикой. Помимо этого, он проясняет условия жизни и работы человека, а также наличие у его ближайших родственников сердечно-сосудистых заболеваний.
- Физикальный осмотр. Проводится для определения цвета и состояния кожных покровов, волос и ногтей. Специалист также определяет частоту дыхательных движений, наличие хрипов в легких и шумов в сердце.
- Анализ крови (общий, биохимический). Назначается для установления уровня холестерина и калия в крови.
- ЭКГ (электрокардиография). Особенность АВ-узловой тахикардии заключается в том, что вне приступа она никаким образом не проявляется на ЭКГ. Однако данное исследование позволяет выявить признаки сопутствующих болезней сердца.
- Суточное мониторирование ЭКГ (Холтер ЭКГ). Часто проводится при ощущениях перебоев в работе сердца или приступах внезапного учащенного сердцебиения, особенно у женщин старше 18 лет. Фактически, это то же ЭКГ, однако запись ведется на протяжении 24-72 часов. Данный метод позволяет определить специфическую тахикардию, ее продолжительность и условия, при которых она заканчивается.
- ЭхоКГ (эхокардиография). Выявляет структурные изменения сердца, которые могут касаться клапанов, стенок или перегородок.
- ЭФИ (электрофизиологическое исследование). Через бедренную вену к сердцу проводится тонкий зонд, который помогает определить электрическую активность сердца. Наиболее точно помогает определить нарушения ритма сердца.
- Чреспищеводное ЭФИ (ЧПЭФИ). Тонкий зонд вводится через нос или рот в пищевод и проводится до уровня сердечной мышцы, а после подает электрический импульс, что позволяет запустить короткий эпизод тахикардии, чтобы выяснить ее форму и особенности.
Методы лечения
При АВ-узловой тахикардии применяется несколько подходов к лечению, выбор которых осуществляет только специалист на основании точного диагноза.
Консервативное (медикаментозное) лечение
Прежде всего, нацелено на прекращение приступов тахикардии. Предполагает внутривенное введение антиаритмических препаратов. Их назначает только врач, учитывая форму тахикардии:
- для замедления антеградного проведения импульсов по медленному пути выписываются блокаторы АВ-проведения (бета-адреноблокаторы, антагонисты кальция, Аденозин, Дилтиазем, Верапамил);
- для замедления ретроградного проведения импульсов по быстрому пути выписываются препараты класса Iа и Iс.
Как правило, для эффективного купирования АВ-узловой тахикардии применяется Аденозин, который вводится внутривенно с периодом 9 с. Если он неэффективен, то можно использовать внутрь или внутривенно бета-блокаторы или антагонисты кальция.
При резких и внезапных приступах тахикардии, вплоть до удушья, медикаментозная терапия может быть неэффективной, поэтому стоит сразу же вызвать бригаду скорой помощи.
Еще одна цель консервативной терапии – предупредить приступ учащенного сердцебиения. Для профилактики применяются те же антиаритмические препараты, за исключением Аденозина. К тому же возможен прием Дигоксина, который не походит для купирования пароксизмов, поскольку начинает действовать не сразу, а через некоторое время. Так, это хороший препарат для профилактики.
Хирургическое лечение
Показаниями к оперативному вмешательству являются:
- неэффективность медикаментозной терапии (ритм сердцебиения не нормализуется даже после внутривенного введения препаратов);
- приступы тахикардии переносятся крайне тяжело или возникают очень часто;
- длительная терапия антиаритмическими препаратами противопоказана, например, из-за юного возраста или беременности;
- человек работает в тяжелых условиях и существует риск его гибели при потере создания.
При наличии таких показаний проводится радиочастотная аблация (РЧА). При АВУТ происходит раздвоение АВ-узла, поэтому необходимо ликвидировать один из путей, чтобы восстановить нормальное сердцебиение. В этих целях по бедренной вене проводится тонкая трубка (ник), через который подается импульс, разрушающий участок сердца, замедляющий проведение волн возбуждения от предсердия к желудочкам. Такая операция эффективна в 95% случаев.
Электрическая кардиоверсия
Применяется при неэффективности антиаритмических препаратов, снимает пароксизмы в 95% случаев и избавляет от необходимости постоянно принимать медикаменты.
Такая методика предполагает контролируемое импульсное действие электрического тока на сердце, посредством чего удается восстановить нормальный (синусовый) ритм. Происходит это таким образом:
- Энергия электрического импульса временно прекращает какие-либо сигналы в сердечной мышце.
- Синусовый узел (естественный генератор ритма) за это время восстановляет контроль над сердцем.
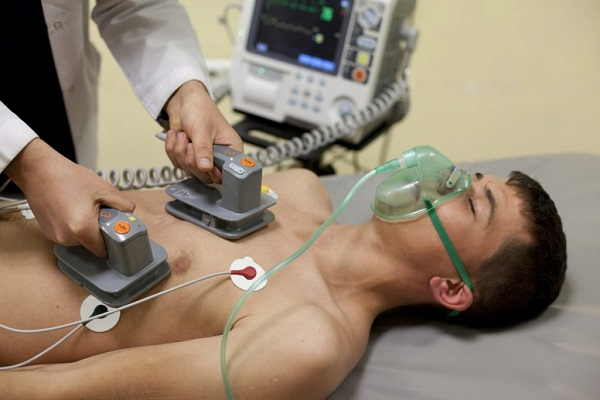
Воздействие электрической кардиоверсией зачастую оказывается в первые 48 часов после возникновения пароксизма. Чтобы не допустить дискомфорта и неприятных ощущений во время процедуры, проводится короткий внутривенный наркоз на 3-5 минут.
В течение этого времени на сердце оказывается воздействие электрическим импульсом, который создается специальным прибором – кардиовертером-дефибриллятором. При этом сам импульс передается через ручные электроды или наклейки, которые располагаются на «передней и задней» или «правой и левой» части грудины. Как правило, применяется небольшой разряд – 10-50 Дж.
Если электрический импульс не восстанавливает нормальный сердечный ритм с первой попытки, то проводится повторное воздействие, однако уже с большей силой разряда.
Профилактика
АВ-узловая тахикардия – это патология с наследственным характером, поэтому не существует ее специфической профилактики. Между тем, чтобы предупредить развитие приступов, необходимо или принимать профилактические антиаритмические препараты, или провести радиочастотную аблацию.
Людям, чьи родственники страдают от такой врожденной патологии, следует пройти обследование, чтобы точно исключить ее развитие.
Под АВ-узловой тахикардией подразумевают нарушение нормального ритма сердца в связи с анатомо-физиологическими и биоэлектрическими процессами, которые приводят к учащенному сердцебиению. Как правило, она диагностируется у взрослых, намного реже – у детей. Прогноз при такой патологии благоприятный, но только при проведении соответствующей терапии. В противном же случае приступы могут участиться и привести к сердечной недостаточности.












