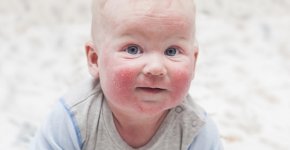
Что такое пелёночный дерматит?
Под пелёночным дерматитом в медицине понимают воспалительную реакцию кожных покровов, её поражение в результате воздействия поражающих факторов различной природы. Появление опрелостей связывают с пеленанием младенцев. Как правило, с данной проблемой сталкиваются родители на первом году жизни ребёнка. В этот период нежная кожа нуждается в особой заботе и защите. Она легко травмируется.
Влажные пелёнки или полный подгузник могут спровоцировать появление дерматита. Нарушения основных правил гигиены – главный провокатор явления.
Пелёночный дерматит – явление распространённое. Большинство кожных воспалений у детей (70%) в нашей стране приходится именно на данную форму. Новорожденные в первые недели и месяцы жизни (0-3) подвержены проблеме реже, так как не проявляют особую двигательную активность. Пик распространения патологии приходится на 5-7 месяцев. В полгода дети становятся подвижными, но ещё не могут контролировать свою выделительную функцию.
Многие родители объединяют под термином пелёночного дерматита другие детские дерматологические проблемы. В быту он имеет более широкий смысл, но характеризует кожные патологии.
Причины появления
Пелёночный дерматит появляется в области ягодиц и на внутренней поверхности бёдер. В этих местах кожа постоянно увлажнена – из-за контакта с мочой и калом, потливости. Повреждённые покровы натирает одежда и средства гигиены, провоцируя появление ранок и трещин. Опрелости могут возникать и из-за негативного влияния патогенных микроорганизмов. Незнание взрослыми точного диагноза затрудняет лечение, но терапия проходит успешно, если удалось выявить и устранить причину воспаления.
Причины разделяют на 4 основные формы:
1. Механические. Подразумевают постоянный контакт детской кожи с подгузником или тканью (одежды или постельного белья). Образовываются потёртости, которые перерастают в дерматит. Если не уделить их устранению должного внимания, то появившиеся ранки инфицируются, усугубляя проблему. Патология распространяется на здоровые участки эпидермиса.
2. Химические. В условиях развития дерматита большое значение отдаётся одновременному воздействию на нежную кожу агрессивных пищеварительных ферментов, содержащихся в кале, и аммиака в моче. Этим объясняется раздражающий эффект выделений. Отдушки и щелочные компоненты, содержащиеся в стиральном порошке, моющих и гигиенических средствах, также могут негативно повлиять на состояние кожных покровов.
3. Физические. Такие реакции возникают и при контакте кожи с влагой (которой в избытке, каким бы хорошим ни был подгузник) или жары. Из-за недостатка притока воздуха, под пелёнкой или подгузником образуется опрелость. Если не обеспечить коже должный уход, раздражение перерастёт в дерматит. От пота в большей мере страдают те детки, которых родители привыкли кутать. Терморегуляция малыша недостаточно налажена и они подвержены перегреву даже под одним «лишним» слоем одежды.
4. Биологические (микробные). Бактерии присоединяются к существующему воспалению, активно размножаясь в благоприятной для них среде. Замкнутый круг выглядит следующим образом:
- У детей, болеющие дерматитом, каловые массы содержат грибок Candida albicans – возбудитель кандидоза.
- Бактерии размножаются, провоцируя новые воспаления.
Кандидоз вызывает несоблюдение личной гигиены, особенно это касается детей до трёх месяцев. Поражается в основном паховая область. Некоторые виды микробов заражают стафилококками и стрептококками, и на поражённых участках появляется белый налёт, а под ним – язвочки, которые кровоточат. Избавиться от такого вида поражения очень непросто.

У малышей, принимающих антибиотики, вероятность заболеть бактериальной формой пелёночного дерматита выше. Антибиотики убивают сдерживающие рост грибков бактерии.
Классификации пелёночного дерматита
Нативная реклама
Заболевание пелёночный дерматит подразделяется на виды в зависимости от явления, его провоцирующего (указаны выше). Но не только. Другая классификация разделяет патологию в зависимости от места поражения.
Так выделяют:
- Поражение паховых складок. Самый распространённый подвид.
- Воспаление складок не только паховой области, но и шеи, конечностей. Возникает из-за регулярного срыгивания, потливости.
- Перианальный дерматит – воспаление области вокруг ануса.
- Изолированный дерматит половых органов, на возникновение которого влияет характер мочи.
Иногда под определением «пелёночный» подразумевают различные воспалительные образования в области ношения подгузника. Наиболее часто встречаются потёртости и опрелости, которые быстро и бесследно проходят при своевременном лечении. Но выделяют и другие разновидности кожных поражений:
- Краевой дерматит. Следствие натирания кожи краями одежды или подгузника.
- Себорейный. Ярко-красная сыпь поражает паховую область, а затем распространяется дальше по телу. Появляются желтоватые чешуйки.
- Кандидозный. Попадание внутрь инфекции провоцирует воспаление глубоких слоёв дермы.
- Атопический. Подвид, поражающий не только паховую зону. Сопровождается сильным зудом.
- Интертриго. Разновидность воспаления, спровоцированная трением кожи о кожу. Воспаление образуется на складках тела.
- Импетиго – стафилококковый пелёночный дерматит, представленный двумя видами. При одном – буллезном – на теле появляются волдыри. При небуллезном имеются рубцы, покрытые корочкой.
Степени пелёночного дерматита
Как и всякое кожное заболевание, младенческий дерматит развивается постепенно. В течение патологии выделяют три стадии, проявляющиеся по-разному:
- На первой защитная функция рогового слоя дермы нарушается.
- На второй – рушится барьер, защищающий кожу от вредных патогенов.
- На третьей стадии – выздоровления – состояние эпидермиса нормализуется, воспалительная реакция прекращается.
При правильном лечении и вовремя оказанной помощи, дерматит удаётся устранить в короткие сроки. Всего за 2-4 дня кожные покровы полностью восстанавливаются. От опрелостей не остаётся и следа. Но длительность терапии зависит и от того, какой степени тяжести достигло заболевание. Определить состояние эпидермиса можно по внешнему виду. Выраженность воспаления зависит от многих факторов. Она находится в широком диапазоне от локального раздражения до обширного поражения дермы с подключением бактерий.
Называют следующие степени пелёночного дерматита:
- Лёгкая, проявляется в незначительном покраснении небольших по размеру участков кожи. Проблема легко устраняется. Достаточно просушить опрелость, смазать кремом и избавиться от провоцирующих факторов.
- Если вредное воздействие не прекратилось, дерматит переходит на второй уровень. Средняя степень тяжести характеризуется появлением воспаления более насыщенных оттенков: малинового, бордового. На коже образуются гнойники, папулы.
- Тяжёлая. В отсутствии лечения воспаление продолжает прогрессировать. Образуются обильные высыпания, мокнущие участки, пузырьки и глубокие трещины, кровотечения. При тяжёлой стадии заболевания к дерматиту могут присоединиться другие инфекции.
Симптомы
{banner_4h2}Вне зависимости от тяжести воспаления и подвидов пелёночного дерматита, у патологии есть общие признаки, которые помогут правильно её диагностировать. Как правило, от других дерматитов этот вид отличает место поражения: бёдра, ягодицы, паховые складки, половые органы. Вне подгузника кожа остаётся чистой. На начальном этапе воспаления возникает опрелость. Процесс будет прогрессировать, если не принять меры.
К основным симптомам пелёночного дерматита относят:
- покраснение и раздражение дермы;
- отёки, распространённые неравномерно (в месте контакта с раздражителем);
- язвы, трещинки, ранки на коже;
- небольшие волдыри с мутной жидкостью, которые лопаются, открывая дорогу воспалению;
- шелушения с образованием чешуек (в редких случаях);
- зуд.
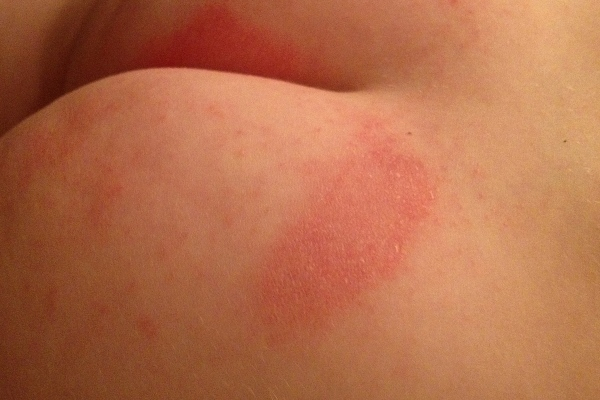
Проявление всех симптомов (поодиночке или вместе) приводит к тому, что ребёнок становится капризным, плохо спит, отказывается от пищи.
Болевые ощущения усиливаются после того, как малыш помочился и спустя некоторое время после испражнения (учитывая, что все свои дела он делает в подгузник). В запущенных случаях и если имеет место бактериальная инфекция, у малыша может подняться температура, а поражение затронуть слизистые оболочки половых органов.
Методы диагностики
Пелёночный дерматит легко диагностируется. При однократном визуальном осмотре и сборе анамнеза педиатр способен понять, какая перед ним патология и что спровоцировало её появление. Врачу необходимо знать особенности вскармливания ребёнка и ухода за кожей, частоту мочеиспусканий и дефекаций, наличие сопутствующих проблем ЖКТ. Информация о длительности существования воспаления и тип используемых подгузников также подскажут доктору верный диагноз.
Клиническая картина заболевания характеризуется острыми воспалительными высыпаниями на коже в области ношения подгузника. В процессе осмотра доктор должен дифференцировать дерматит пелёночный от прочих его видов и других заболеваний, например:
- себорейного дерматита;
- энтеропатического акродерматита (наследственного нарушения метаболизма со всеми вытекающими);
- псориаза;
- ягодичной гранулемы новорожденных;
- кандидоза первичного;
- гистиоцитоза Х с невыясненной до конца этиологией.
Длительное течение болезни или присоединение сопутствующих заболеваний требует дополнительных мероприятий. Доктор назначает взятие мазка из поражённого участка на определение микрофлоры (микроскопическое исследование на Candida). Это позволит установить возбудителя инфекции. По показаниям могут назначаться копрограмма и клинический анализ мочи. Другие лабораторные исследования обычно не проводятся.
Лечение пелёночного дерматита
В терапии больных пелёночным дерматитом ключевым моментом является комплекс мероприятий по уходу за нежной детской кожей. Главная цель – дальнейшее предотвращение заболевания.
Участки кожи, подверженные заражению, должны поддерживаться в сухом состоянии. Возможно, придётся заменить подгузник, используя памперс из другого материала, с гелевой пропиткой, подкорректировать размер и правильность ношения изделия.
Методы лечения пелёночного дерматита можно условно разделить на:
- Терапевтические (немедикаментозные). Предполагают правильный уход за кожей ребёнка.
- Медикаментозные. Применение лекарств (для внутреннего и внешнего использования) в борьбе с недугом.
- Народные. Применение натуральных безопасных веществ для устранения проблемы.
Терапевтические методы
Немедикаментозное лечение предполагает соблюдение комплекса мероприятий ABCDE (от англ. air – воздух, barrier – барьер, cleansing – очищение, diapering – смена подгузников, education – обучение).
Терапия требует выполнение следующих мероприятий:
- регулярное принятие воздушных ванн, сокращающее время контакта с раздражителями;
- применение наружных средств (крем, паста), создающих естественный барьер, перед одеванием подгузника;
- водные процедуры (подмывание, использование правильных влажных салфеток);
- своевременная замена подгузника – каждые 1-3 часа днём и один раз ночью;
- применение знаний на практике о соблюдении личной гигиены малыша.
Подробнее о комплексном подходе в лечении дерматита расскажет врач-специалист. Смотрите видео:
Медикаментозные методы лечения
При правильном подходе консервативная терапия даёт положительный результат и болезнь регрессирует. Но иногда без приёма лекарств не обойтись. Если недуг перешёл на среднюю или тяжёлую стадию развития, доктор (педиатр или дерматолог) может назначить приём соответствующих медикаментов.
Как правило, лекарства для наружного применения прописывают при осложнении в виде грибковой или бактериальной инфекции:
- При признаках грибковой (С. Albicans) прописывают мази Миконазол, Нистатин и Клотримазол. Курс приёма – 2 недели.
- При бактериальном нагноении показан приём антибактериальной тетрацеклиновой мази, которая безопасна для ребёнка и не вызывает жжения.
- Стрептококковые и стафилококковые инфекции устраняются с помощью наружных препаратов Мупироцин, Фузидовой кислоты.
- Если развился дерматит на фоне диареи, используют крем Декспантенол в сочетании с цинковой мазью.
При подозрении на кандидоз необходимо провести лечение, которое устранит инфекцию из полости рта и кишечника. Может быть назначен приём витаминов группы В и С, фолиевой кислоты. При длительном течении – приём таблеток Лаворин или Нистатин. Вместе с этим необходимо скорректировать рацион питания ребёнка и матери (если малыш находится на грудном вскармливании).
Если вместе с дерматитом проявляется сильный кожный зуд (при диагнозе атопический дерматит в частности), врач прописывает антигистаминные препараты (Супрастин, Зиртек и другие). Редко, но детям могут назначаться кортикостероиды – гормональные средства. Их применение возможно коротким курсом. При этом выбираются наружные нефторированные кортикостероиды со слабой или средней противовоспалительной активностью (Элоком).
Дерматит новорожденных в лёгкой форме устраняется с помощью наружных средств на основе оксида цинка и активного вещества Декспантенола. Они обладают антисептическими, регенерирующими свойствами, безопасны для детей любого возраста.
Традиционные мази, пользующиеся популярностью:
- Бепантен;
- Д-Пантенол;
- Деситин.
Народные методы
Не рекомендовано использование талька и борной кислоты, как защитного барьера, а также применение йода, зелёнки, перекиси водорода для снятия воспаления и заживления ран. Тонкая и уязвимая кожа по-особому реагирует на вещества, которые обычно помогают взрослым людям.
Народные методы при пелёночном дерматите включают:
- Фитотерапию. Приём травяных ванн (с настоем череды, чистотела, календулы, ромашки), которые снимают раздражение. Две столовые ложки сухого вещества заливают кипятком, настаивают, а затем добавляют в ванну для купания. Травы эффективны при лёгкой форме заболевания.
- Компрессы. Настои трав (представленных выше) можно использовать в виде компресса. Жидкость наносят на чистую марлю, прикладывают к воспалённым участкам. Наравне с травами используют такие продукты, как перемолотый овёс (отвар) и перетёртый сырой картофель.
Ошибки при самостоятельном лечении дерматита
Страшнее всего, когда взрослые игнорируют проявление дерматита у младенцев, и лёгкое заболевание переходит в серьёзную патологию. Однако действие может оказаться хуже бездействия. Иногда родители, казалось бы, выбирают надёжные методы лечения кожной патологии: регулярно меняют подгузники, держат кожу в сухости, применяют смягчающие мази и т.д. Но всё равно проблема остаётся нерешённой. А привычные манипуляции только ухудшают состояние воспалённых участков.
Что может пойти не так? Нередко виновниками ухудшения ситуации становятся использование сомнительных народных рецептов или медикаментов без назначения врача. Также многие препараты усугубляют проблему при элементарном несоблюдении правил их использования. Например, когда на мокнущие очаги воспаления наносят увлажняющие мази или сушат и без того пересушенную дерму.
Самые распространённые ошибки родителей в лечении патологии:
- Использование присыпок. Они абсорбируют влагу, но могут стать причиной дополнительного заражения воспалённых участков. Комбинировать присыпки и крем также нежелательно.
- Вместо мытья использовать влажные салфетки. Иногда родители понимают рекомендацию по устранению влаги слишком буквально и вместо купания малыша пользуются влажными салфетками. Лучше заменить их регулярным подмыванием кипячёной водой перед каждой сменой подгузника.
- После водных процедур нельзя растирать малыша. Кожа должна вытираться досуха, но без резких движений, которые могут травмировать.
- Много крема. Используя защитный крем под подгузник, необходимо убедиться, что кожа сухая и средство впиталось.
- Пренебрежение защитой. Не стоит забывать про использование увлажняющих средств, особенно если появились трещинки и ранки. Смягчающие мази, ускоряющие регенерацию, помогут устранить проблему.
Профилактика
Лучший способ борьбы с пелёночным дерматитом – профилактика его появления. Кожа ребёнка всегда должна оставаться сухой и чистой, но не пересушенной. Необходимо надевать правильную одежду – просторную, по погоде, чтобы не допускать перегревания. Кроме этого, внимательное отношение к ребёнку исключит контакт кожи с раздражителями, которыми могут стать:
- кал и моча (при длительном контакте);
- средства гигиены (мыло, пенки и др.) – рекомендуется ограничить их использование до одного раза в день;
- тесная одежда.
Большое внимание в предотвращении развития дерматита нужно уделять выбору подгузников и правильному их использованию:
- Качественные товары, надёжно удерживающие влагу внутри, в разы снижают вероятность поражение пелёночным дерматитом.
- Важно правильно подбирать изделие по размеру, чтобы подгузник удобно сидел, не доставляя дискомфорта, не подтекал.
- Смена пармерсов должна сопровождаться традиционными манипуляциями: подмыванием, использованием присыпок и защитных кремов. Иногда будет не лишней замена подгузника ночью, не нужно бояться тревожить спящего малыша.
Некоторые подгузники даже хорошего качества вызывают у малышей аллергическую реакцию. Важно не пропустить момент, не искать проблему в другом, а просто заменить привычный памперс.
К мерам профилактики дерматита новорожденных относятся и такие действия, как:
- ежедневное купание и принятие воздушных ванн (ребёнок находится без одежды хотя бы 5-10 минут);
- использование гипоаллергенных порошков и детской косметики;
- выбор одежды и пелёнок из натуральных тканей;
- поддержание комфортной температуры в помещении, где находится малыш;
- соблюдение правильного питания ребёнка и кормящей матери.
Прогнозы и осложнения
Лёгкая форма патологии при правильно выбранной терапии устраняется за несколько дней, максимум – неделю. Но если запустить воспалительный процесс, возможны рецидивы и осложнения. Запущенный дерматит с трудом поддаётся лечению, и, возможно, помимо осмотра педиатра потребуется консультация таких специалистов, как дерматолог, гастроэнтеролог, аллерголог, иммунолог.
Без своевременного лечения недуг прогрессирует. Состояние ребёнка ухудшается, он становится беспокойным или вялым, теряет аппетит. Кожное воспаление проникает в глубокие слои дермы. Основными осложнениями болезни выступают:
- инфекции кожных покровов;
- абсцессы;
- инфильтраты;
- кандидозный дерматит.
Пелёночный дерматит – болезнь известная и довольно распространённая. Ещё ни одному малышу не удалось избежать появления опрелостей даже при должном уходе. Комплексный подход способен сократить риск появления воспаления на нежной детской коже, а также в короткие сроки устранить первые признаки поражения.