Панкреатит (лат. pancreatitis) – воспалительный процесс в поджелудочной железе. Болезнь может быть хронической или острой - таким образом, выделяют две формы панкреатита, отличающиеся по своей этиологии, симптоматике и методам лечения.
Острый панкреатит – нераковое заболевание поджелудочной железы с быстрым течением. Статистика гласит, что в течение года острый панкреатит возникает у 10-45 человек на каждые 100 тысяч жителей.
Сущность недуга состоит в воспалительном процессе, который приводит к самоперевариванию органа ферментами поджелудочной железы. Когда развивается этот процесс, часть органа может быть безвозвратно уничтожена. Ферменты поджелудочной железы переваривают не только сам орган, но и стенки кровеносных сосудов и желудочно-кишечного тракта, прилегающие к поджелудочной железе, что может привести к их повреждению (перфорации).
Самопереваривание органа приводит к очень сильному местному или общему воспалению, и, таким образом, к нарушениям работы всех органов, что по своей симптоматике и действию напоминает сепсис.
Видео об остром панкреатите:
Диагноз ставится на основании:
Для биохимических анализов при подозрении на острый панкреатит исследуют некоторые ферменты (амилазу и липазу) в крови и моче. Типичными значениями для постановки диагноза являются анализы, которые превышают норму в 3-4 раза. Кроме того, целесообразно выполнить тест, чтобы оценить общее состояние организма:
Визуальная диагностика выполняется на основе ультразвука, компьютерной томографии с использованием контраста (КТ), магнитно-резонансной томографии. При осложнениях доктор может назначить панорамную рентгенограмму брюшной полости.
Осложнения могут быть системными или местными.
Системные осложнения включают в себя:
Местные осложнения включают в себя:
Следует отметить, что, чем скорее пациент обратится за врачебной помощью, тем ниже риск осложнений и летального исхода.
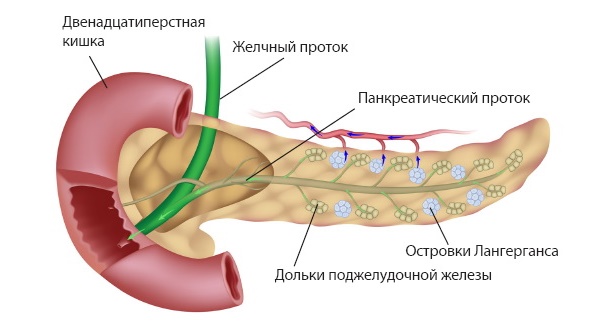
Это хронический воспалительный процесс в поджелудочной железе, отличающейся прогрессивными необратимыми деформациями пульпы (с последующим развитием фиброза) и изменению в протоках поджелудочной железы. Хронический панкреатит приводит к постепенному ухудшению работы поджелудочной железы. Болезнь коварна тем, что в течение многих лет протекает практически бессимптомно. Одним из последствий хронического панкреатита является вторичный диабет.
Точные данные о заболеваемости хроническим панкреатитом неизвестны. Считается, что оно поражает от 0,04 до 5% населения земного шара. В нашей стране ежегодно диагностируется этот недуг у 5-10 человек /100000 населения.
Так как хронический панкреатит не дает явных симптомов, очень важно вовремя делать стандартные осмотры у врача. Рекомендуется исследовать кровь: проверить уровень лейкоцитов и фермента амилазы. Концентрация активности амилазы может быть также определена на основе анализа мочи. Превышение норм является показанием для дальнейших исследований.
Диагностика хронического панкреатита основывается главным образом на визуальных тестах, в том числе на УЗИ и рентгенологическом исследовании органов брюшной полости. Иногда нужна также компьютерная томография, эндоскопическая эндосонография или магнитно-резонансная томография.
Наиболее частые осложнения, которые возникают при данном недуге:
Обе формы панкреатита – хроническая и острая – являются серьезным заболеванием, которое отражается на всем организме. Ведь поджелудочная железа производит гормоны, принимающие участие в пищеварении и усвоении важных веществ. Поэтому мы с вами должны следить за здоровьем этого хрупкого органа.
0 комментариев
Острый панкреатит
Острый панкреатит – нераковое заболевание поджелудочной железы с быстрым течением. Статистика гласит, что в течение года острый панкреатит возникает у 10-45 человек на каждые 100 тысяч жителей.
Сущность недуга состоит в воспалительном процессе, который приводит к самоперевариванию органа ферментами поджелудочной железы. Когда развивается этот процесс, часть органа может быть безвозвратно уничтожена. Ферменты поджелудочной железы переваривают не только сам орган, но и стенки кровеносных сосудов и желудочно-кишечного тракта, прилегающие к поджелудочной железе, что может привести к их повреждению (перфорации).
Самопереваривание органа приводит к очень сильному местному или общему воспалению, и, таким образом, к нарушениям работы всех органов, что по своей симптоматике и действию напоминает сепсис.
Видео об остром панкреатите:
[media=https://www.youtube.com/watch?v=5ma4ZyULgQo]
Диагностика острого панкреатита
Диагноз ставится на основании:
- тщательно составленной истории болезни;
- физического осмотра пациента;
- биохимических анализов;
- визуальных анализов (УЗИ, КТ и пр.)
Для биохимических анализов при подозрении на острый панкреатит исследуют некоторые ферменты (амилазу и липазу) в крови и моче. Типичными значениями для постановки диагноза являются анализы, которые превышают норму в 3-4 раза. Кроме того, целесообразно выполнить тест, чтобы оценить общее состояние организма:
- общий анализ крови;
- анализ на электролиты в сыворотке крови;
- тест на мочевину, креатинин и глюкозу;
- параметры свертываемости крови;
- функции дыхательной системы
Визуальная диагностика выполняется на основе ультразвука, компьютерной томографии с использованием контраста (КТ), магнитно-резонансной томографии. При осложнениях доктор может назначить панорамную рентгенограмму брюшной полости.
Осложнения острого панкреатита
Осложнения могут быть системными или местными.
Системные осложнения включают в себя:
- острый респираторный дистресс-синдром;
- синдром полиорганной недостаточности;
- диссеминированное внутрисосудистое свертывание;
- гипокальциемия (возникает из-за омыления жиров);
- гипергликемия;
- инсулинозависимый диабет (вызванный частичным уничтожением поджелудочной железы, которая ответственна за инсулин-продуцирующие бета-клетки).
Местные осложнения включают в себя:
- кисту поджелудочной железы;
- абсцесс;
- образование флегмоны;
- аневризма селезеночной артерии;
- кровотечение из поврежденных селезеночных артерий и вен;
- обструкция двенадцатиперстной кишки;
- засорение желчного протока;
- прогрессирование хронического панкреатита.
Следует отметить, что, чем скорее пациент обратится за врачебной помощью, тем ниже риск осложнений и летального исхода.

Хронический панкреатит
Это хронический воспалительный процесс в поджелудочной железе, отличающейся прогрессивными необратимыми деформациями пульпы (с последующим развитием фиброза) и изменению в протоках поджелудочной железы. Хронический панкреатит приводит к постепенному ухудшению работы поджелудочной железы. Болезнь коварна тем, что в течение многих лет протекает практически бессимптомно. Одним из последствий хронического панкреатита является вторичный диабет.
Эпидемиология хронического панкреатита
Точные данные о заболеваемости хроническим панкреатитом неизвестны. Считается, что оно поражает от 0,04 до 5% населения земного шара. В нашей стране ежегодно диагностируется этот недуг у 5-10 человек /100000 населения.
- В случае алкогольного хронического панкреатита пик заболеваемости приходится на мужчин между 4-м и 5-м десятилетиями жизни.
- Идиопатический хронический панкреатит (то есть тот, который развивается без видимых причин) одинаково часто встречается у мужчин и женщин. Первые симптомы могут появиться в 10-20 лет.
- Аутоиммунный хронический панкреатит является более распространенным у мужчин, причем пик заболеваемости приходится на 45-75 лет.
- Наследственный хронический панкреатит дает первые симптомы в первом десятилетии жизни.
Диагностика хронического панкреатита
Так как хронический панкреатит не дает явных симптомов, очень важно вовремя делать стандартные осмотры у врача. Рекомендуется исследовать кровь: проверить уровень лейкоцитов и фермента амилазы. Концентрация активности амилазы может быть также определена на основе анализа мочи. Превышение норм является показанием для дальнейших исследований.
Диагностика хронического панкреатита основывается главным образом на визуальных тестах, в том числе на УЗИ и рентгенологическом исследовании органов брюшной полости. Иногда нужна также компьютерная томография, эндоскопическая эндосонография или магнитно-резонансная томография.
Осложнения хронического панкреатита
Наиболее частые осложнения, которые возникают при данном недуге:
- киста поджелудочной железы (у 10-25% больных);
- механическая желтуха из-за пережатия (сужения) желчного протока (у 5-10% пациентов);
- асцит поджелудочной железы;
- тромбоз вен селезенки с возможностью портальной гипертензии, варикозное расширение вен желудка и желудочно-кишечные кровотечения (2-4% больных);
- аневризма или ложная аневризма прилегающих внутренних органов (например, селезеночной артерии);
- рак поджелудочной железы (риск особенно высок при наследственном хроническом панкреатите);
- плеврит;
- стеноз и другие изменения двенадцатиперстной кишки.
Обе формы панкреатита – хроническая и острая – являются серьезным заболеванием, которое отражается на всем организме. Ведь поджелудочная железа производит гормоны, принимающие участие в пищеварении и усвоении важных веществ. Поэтому мы с вами должны следить за здоровьем этого хрупкого органа.
Ещё по теме
Перейти в рубрику: Панкреатит